Трансабдоминальная преперитонеальная пластика паховых грыж
Лапароскопические вмешательства при паховых грыжах — одно из бурно развивающихся направлений в герниохирургии. Хороший эстетический результат, низкая частота рецидива, небольшое количество осложнений операционной раны, редкое развитие ишемического орхита, отсутствие выраженного послеоперационного болевого синдрома, быстрые выздоровление и реабилитация пациентов, возможность одномоментного выполнения герниопластики с обеих сторон без дополнительных разрезов: лапароскопическая герниопластика практически вытеснила традиционные методы пластики грыж.
Показания и противопоказания
Показания
Показания к проведению лапароскопической герниопластики:
- косые паховые грыжи (чаще среди молодых людей), когда внутреннее паховое кольцо не расширено и грыжевое выпячивание распространяется от внутреннего пахового кольца до средней трети пахового канала;
- косые паховые грыжи при значительно расширенном внутреннем паховом кольце,
- когда грыжевой мешок не спускается в мошонку, но при натуживании грыжевое выпячивание определяется под кожей в паховой области;
- все виды прямых паховых грыж, когда имеются слабость и растяжение поперечной фасции, что приводит к нарушению строения задней стенки пахового канала.
NB! Рецидивные грыжи после открытой герниопластики, билатеральные и бедренные грыжи также являются показанием к эндовидеохирургическим операциям.
Противопоказания
К абсолютным относятся:
- непереносимость напряженного карбоперитонеума;
- беременность, сопутствующие заболевания и состояния, не позволяющие проводить общую анестезию;
- любые признаки локальной и диффузной внутрибрюшной инфекции,
флегмона грыжевого мешка и наличие кишечной непроходимости.
К относительным противопоказаниям относятся ущемленные грыжи, пахово-мошоночные грыжи значительных размеров и перенесенные ранее операции в нижних отделах брюшной полости и малого таза. Раньше к этой категории относилось ожирение III–IV степени, но сейчас, с усовершенствованием инструментария, оно таковым не является.
Прежде чем рассказать об основных лапароскопических техниках и их различиях, остановимся на общих принципах проведения лапароскопических герниопластик при паховых грыжах. Их можно сформулировать следующим образом:
- Выкраивание лоскута брюшины и препарирование предбрюшинного пространства должны иметь размеры, достаточные для свободного расположения имплантата.
- Грыжевой мешок должен быть полностью мобилизован и вывернут либо резецирован для предотвращения заворачивания нижнего края протеза в области шейки мешка после перитонизации.
- Независимо от вида грыж, размер протезной сетки должен быть достаточным для укрытия обеих паховых и бедренных ямок (8×13см).
- При косых паховых грыжах обязателен крой имплантата с подведением его под мобилизованный семенной канатик.
- При наложении скобок необходимо учитывать анатомию пахового канала и места прохождения основных сосудов и нервов.
- Желательна фиксация медиального угла протезной сетки к надкостнице лонного бугорка (при наличии степлеров, способных его прошивать).
- При фиксировании верхнего края протеза рекомендуется использовать прием «противоупора» рукой брюшной стенке, напротив степлера, в этом случае скрепки располагаются перпендикулярно к ней и проникают глубже.
Существуют два основных метода эндоскопической пластики, один из которых производится через брюшную полость (ТАРР), другой выполняется без входа в брюшную полость (ТЕР). Расскажем о каждом из них.
Трансабдоминальная преперитонеальная герниопластика (TAPP)
Суть TAPP — устранение грыжевого дефекта со стороны брюшной полости и укрепление задней стенки пахового канала при помощи сетчатого имплантата.
Производится введение троакаров в типичных точках, после чего вводится оптика и осматриваются паховые области с обеих сторон.
Рисунок 1 | точки установки троакаров при TAPP пластике
Возможность интраоперационного выявления паховых грыж с обеих сторон является преимуществом данного метода. К тому же, «попутно» можно осмотреть органы брюшной полости, что также можно отнести к плюсам TAPP.
Во время визуального осмотра выявляется грыжевой мешок и определяется, какая именно грыжа у пациента: косая или прямая. Грыжевой мешок при косой паховой грыже легко определяется как углубление брюшины латерально от нижних эпигастральных сосудов. При прямой грыже визуальное определение грыжевого мешка может быть затруднено ввиду его большой ширины и возможного наличия жира в предбрюшинной клетчатке.
После визуализации грыжи начинается препаровка. Выделяется надкостница лонной кости — Куперова связка, фасция прямой мышцы, подвздошно-лонный тракт, а также фасциальные структуры поперечной мышцы живота. К этим структурам впоследствии будет фиксироваться сетчатый имплантат.
После препарировании моделируется сам имплантат — его размер должен быть рассчитан таким образом, чтобы он мог закрыть, помимо грыжевого дефекта, паховые ямки и сосудистую лакуну. Также сетка не должна быть слишком большой, иначе она будет сворачиваться и образовывать складки, из-за чего ее каркасная функция будет нарушена.
Правильно расположив сетку в паховой области, приступают к ее фиксации. Сетчатый имплантат закрепляют к подготовленной площадке при помощи одно- или многозарядного герниостеплера.
Тотальная экстраперитонеальная герниопластика (TEP)
TEP — более дорогостоящая операция по расходному материалу и более сложная в исполнении. Наибольшее распространение она получила в США.
Суть тотальной экстраперитонеальной герниопластики состоит в том, что для манипуляций создается пространство вне брюшной полости. Для этого заводится специальный инструмент — балонный диссектор, на конце которого есть специальная манжета. При ее раздувании создается достаточное поле в предбрюшинном пространстве.
Рисунок 2 | Балонный диссектор в предбрюшинном пространстве
После расширения предбрюшинного клетчаточного пространства в него заводится оптика, производится препаровка: выделяются элементы семенного канатика и поперечная фасция. Затем заводится сетчатый имплантат в предбрюшинное пространство, которое «схлопывается» сразу же после изъятия инструментов и троакаров.
Из-за того, что работа происходит в пространстве, которое в норме не обладает такими объемами, манипуляции стоит проводить с осторожностью. В противном случае, есть вероятность пробиться в брюшную полость, что нежелательно при TEP. К тому же, сама тотальная экстроперитонеальная герниопластика требует большого мастерства и опыта, поэтому техника пока еще не до конца прижилась в условиях России её владеют относительно малое количество специалистов.
Наличие малоинвазивных лапароскопических техник вовсе не означает полный отказ от традиционных хирургических подходов в герниологии. Порой операция с открытым доступом может быть более предпочтительна (см. противопоказания к лапароскопической герниопластике), да и технически такие операции на порядок выше.
Но за TAPP, TEP и другими лапароскопическими методами лечения стоит, если не настоящее, то однозначно будущее.
Список литературы
- Егиев В.Н. Атлас оперативной хирургии грыж./Егиев В.Н., Лядов К.В., Воскресенский П.К. // МЕДПРАКТИКА-М, 2003. — 109 с.
- Протасов А.В. Практические аспекты современных герниопластик / А.В. Протасов, Д.Ю. Богданов, Р.Х. Магомадов. — М.: РУСАКИ, 2011. — 207 с.
- Особенности предоперационного обследования грыженосителей / А.В. Федосеев [и др.] // Наука молодых -ERUDITIO JUVENIUM. — 2014. — №1.- С. 81-85.
- Complications and recurrences associated with laparoscopic repair of groin hernias. A multi-institutional retrospective analysis / C. Tetik [et al.] // Surg Endosc. — 1994. — № 1316. — 22 p.
- Schmedt C.G. Comparison of endoscopic procedures vs Lichtenstein and other open mesh techniques for inguinal hernia repair: a meta-analysis of randomized controlled trials / C.G. Schmedt, S. Sauerland, R. Bittner // SurgEndosc. -2005. — № 188. — 99 p.
- Transabdominal pre-peritoneal (TAPP) vs totally extraperitoneal (TEP) laparoscopic techniques for inguinal hernia repair / B.L. Wake [et al.] // Cochrane Database Syst Rev. — 2005. -№ 4703. — 43 p.
Источник
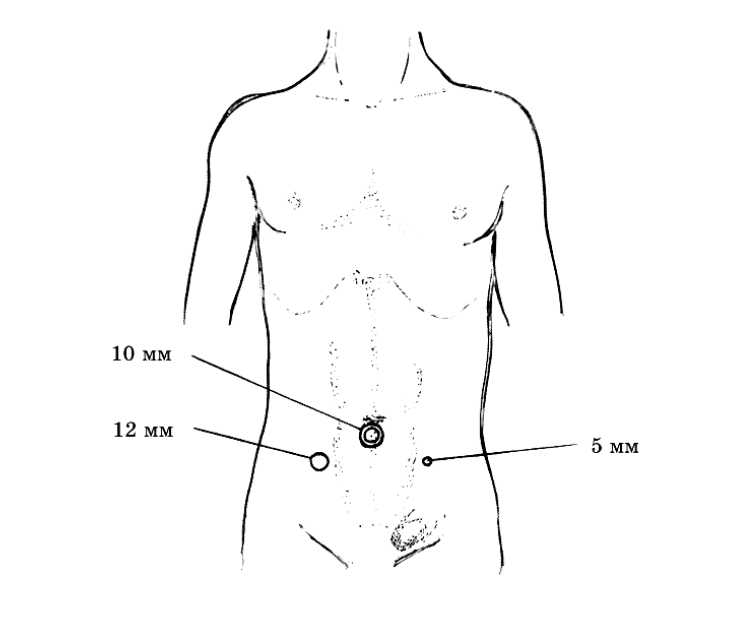
Положение больного на операционном столе — на спине со сведенными ногами. Головной конец стола опускают на 20°. Монитор располагают в ногах больного на стороне грыжи, хирург встает со стороны, противоположной ей. После ревизии брюшной полости плоскость стола наклоняют на 15–20° в сторону, противоположную локализации грыжи. Инструментарий для выполнения лапароскопической герниопластики включает:
1) троакары 12, 10 и 5 мм;
2) изогнутые ножницы;
3) захватывающие щипцы, диссектор;
4) телескоп с косой оптикой;
5) герниостеплер.
Рис. 2. Места установки троакаров при ТАРР
Операция начинается с установки первого троакара (на 10 мм) для введения лапароскопа, которая производится тотчас над пупком. После введения лапароскопа производят ревизию брюшной полости. Важно осмотреть обе паховые области, чтобы не пропустить начинающуюся грыжу с противоположной стороны. Главными ориентирами паховой области (кроме самого грыжевого мешка) являются нижние надчревные сосуды и семенной канатик. Возможно введение троакара ниже пупка. Второй и третий троакары устанавливают в правой и левой подвздошных областях. Троакар 5 мм вводят в брюшную полость на стороне грыжи. В зависимости от вида используемого герниостеплера (Endouniversal, Protack и др.) используют третий порт диаметром 12 мм или 5 мм. Точки установки троакаров показаны на рис. 2. Возможна установка боковых портов параректально на уровне пупка или несколько ниже его.
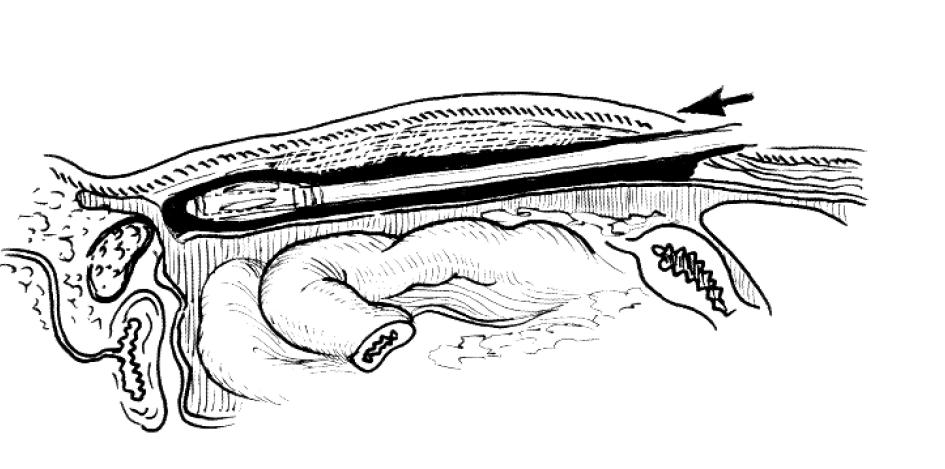
Вмешательство начинают с захватывания и втягивания в брюшную полость грыжевого мешка (рис. 3,а). Затем выполняют разрез париетального листка брюшины над верхним краем грыжевых ворот (см.рис. 3,б), который дугообразно продлевается в медиальном и латеральном направлениях. При этом разрез должен огибать латеральную и медиальную паховые ямки. Лоскут брюшины вместе с грыжевым мешком тупым путем отделяют от подлежащих тканей книзу. При косых грыжах стенку грыжевого мешка отпрепаровывают от элементов семенного канатика. Плотные фиброзные тяжи пересекают ножницами с коагуляцией. Среди таких тяжей следует отметить дифференцируемый иногда облитерированный влагалищный отросток брюшины, который можно принять за ductus deferens. Отличие заключается в том, что он начинается от брюшины. Следует помнить, что электрокоагуляцией в связи с близостью элементов семенного канатика следует пользоваться только в случае явной необходимости. Более щадящим и безопасным является тупое разделение тканей. При мобилизации брюшинного лоскута следует соблюдать осторожность, чтобы не повредить нижние эпигастральные сосуды. Нужно быть осторожным и при выделении анатомических структур в области «рокового треугольника». Другим опасным участком является область лонного бугорка и Куперовой связки, где возможно повреждение стенки мочевого пузыря. Этому способствует выраженный рубцовый процесс при больших прямых и рецидивных грыжах, а также перенесенные ранее оперативные вмешательства на нижнем этаже брюшной полости [5].
Выделение грыжевого мешка производится до тех пор, пока он не перестает уходить в паховый канал (см. рис.3 ,в). Грыжевой мешок должен свободно располагаться в брюшной полости. Если возникает кровотечение из мелких сосудов, оно останавливается электрокоагуляцией. Наличие полного гемостаза после выделения грыжевого мешка важно для предотвращения гематом мошонки, предбрюшинного пространства и кровотечения в брюшную полость. Необходимо стремиться к полному выделению анатомических структур, к которым будет осуществляться крепление сетки. Это обеспечит надежность фиксации сетчатого протеза. Также полезным будет отделить верхний край брюшины от подлежащих тканей для того, чтобы поместить сетку под него.
А б
В г
Рис.3 . ТАРР (косая паховая грыжа слева): а – грыжевой мешок втянут в брюшную
полость; б – линия рассечения брюшины; в – брюшина отделена от подлежащих
тканей, сформировано ложе для сетки; г – установлен и фиксирован сетчатый протез
Диссектором или ножницами выделяют серповидный апоневроз (Arcus aponeurosis transversalis), т.е. верхнюю границу треугольника Гессельбаха. Следует четко дифференцировать Куперову связку и лонный бугорок. Нижние эпигастральные сосуды являются границей между медиальной и латеральной паховыми ямками. Латерально от внутреннего пахового кольца выделяют нижний край поперечной мышцы живота и подвздошно-лонный тракт. Размер синтетического сетчатого протеза должен составлять не менее 10 × 15 см или более в зависимости от местных характеристик зоны операции. Производят подготовку сетчатого протеза к пластике. При этом могут использовать различные виды кроя материала, возможно также применение сетки без ее кроя. Раскрой протеза чаще производят следующим образом (см. рис. 3,г). Отступив на 1/3 от длинного края сетки, с короткой ее стороны выполняют разрез длиной около 5 см для размещения структур семенного канатика. Края протеза можно закруглить ножницами. Не раскроенная сетка помещается на элементы семенного канатика. Если производят крой, то семенной канатик помещается в выкроенное отверстие. При использовании раскроенного сетчатого протеза элементы семенного канатика выделяют у места их перегиба через край внутреннего пахового кольца. При этом чаще используют диссектор. После подготовки протеза его сворачивают трубочкой и при помощи вставочной гильзы вводят в брюшную полость через троакар 10 или 12 мм. Сетку расправляют и располагают в подготовленном ложе в нужном положении. При этом она должна с избытком перекрывать все зоны возможного выхода паховых, бедренных грыж (медиальную, латеральную паховые и бедренную ямки) и точки фиксации. Более узкую браншу раскроенного протеза протаскивают под мобилизованными элементами семенного канатика в латеральную сторону (см. рис.3, г). Через троакар в брюшную полость вводят герниостеплер. Наиболее удобны герниостеплеры с функцией вращения и изменения геометрии рабочей части (Endouniversal и др.). Должным образом разместив сетку, ее фиксируют к брюшной стенке скрепками общим количеством от 5 до 10 штук. Фиксацию обычно начинают с раскроенной части сетки с захватом в скрепки обеих бранш. Ее продолжают по пери метру к поперечной фасции, лонному бугорку, подвздошно-лонному тракту и связке Купера. Избегают случайного прошивания нижних эпигастральных сосудов, расположения скрепок в проекции «рокового треугольника» и «треугольника боли». При прикреплении сетки иногда используют прием умеренного «противодавления», когда свободной рукой брюшная стенка смещается в сторону рабочей части герниостеплера. Если крой сетки не производили (рис. 4,а) и она помещена перед семенным канатиком (чаще при прямых паховых грыжах), то важно первоначально фиксировать сетку к Куперовой связке и поперечной фасции. После прикрепления сетки восстанавливается при помощи герниостеплера брюшина (рис. 4,б). На этом этап пластики можно считать законченным. Инструменты извлекают из брюшной полости. Ушивают раны передней брюшной стенки [5].
(Уровень 2B) Нет никаких научных доказательств в поддержку использования щелевидного разреза сетки для лапароскопической аллопластики паховой грыжи [15].
(Уровень 2B) Одно исследование показало, некоторые рецидивы грыжи связаны с недостаточным закрытием щелевидного разреза сетки. Поэтому желательно не разрезать сетку, так как это не приносит никаких технических преимуществ для хирурга или лучшие клинические результаты для пациента [16]
При выраженной несостоятельности задней стенки пахового канала или больших грыжевых воротах считается, что необходимо ушивание дефекта ручным лапароскопическим швом с последующим выполнением пластики. Трансабдоминальная преперитонеальная паховая герниопластика имеет существенные достоинства: быстрота исполнения при надлежащем опыте, слабовыраженный болевой синдром в раннем послеоперационном периоде и, как следствие, ранняя социальная и трудовая реабилитация.
Рис. 4. ТАРР (прямая паховая грыжа слева): а – нераскроенный сетчатый протез;
б – восстановлена брюшина
Источник
В основе разработанных лапароскопических способов лечения паховых, бедренных и вентральных грыж лежит методика Лихтенштейна – то есть закрытие грыжевых ворот специальными сетчатыми аллотрансплантатами, которые располагаются между брюшиной и передней брюшной стенкой. Первую лапароскопическую герниопластику по поводу паховой грыжи выполнил американский хирург R. Ger в 1979 г. Методика, предложенная им, заключалась в трансабдоминальном выделении грыжевого мешка под контролем лапароскопа, его лигировании в области шейки и наложении швов на грыжевые ворота. К сожалению, данная методика не получила широкого распространения из-за ее относительной сложности и высокого числа рецидивов. L. Schultz с соавторами (1990), J.D. Corbitt (1991) предложили лапароскопический метод лечения грыж, заключающийся во введении в паховый канал под контролем лапароскопа специального сетчатого воланчика («plug»), над которым ушивалась брюшина. Эта методика так же не получила широкого распространения, так как воланчик («plug») мигрировал в мошонку, что приводило к рецидиву паховых грыж.
R.J. Fitzgibbons с соавторами (1990) предложили под контролем лапароскопа закрывать грыжевой дефект изнутри брюшной полости с помощью сетчатого аллотрансплантата. Сетка фиксировалась прямо к брюшине, что создавало определенные технические трудности. Кроме того, было показано, что к сетчатому трансплантату могут подпаиваться петли кишечника, сальник. Спаечный процесс в брюшной полости мог приводить к серьезным внутрибрюшным осложнениям – кишечной непроходимости, образованию кишечных свищей, развитию перитонита, поэтому данная методика не получила распространения. M.E. Arregui с соавторами (1992) предложили располагать сетчатый трансплантат предбрюшинно, фиксируя его к верхней лобковой связке и передней брюшной стенке. После фиксации сетки брюшина над ней тщательно ушивается, что предупреждает развитие спаечного процесса в брюшной полости. Эта методика получила название «трансабдоминальная преперитонеальная герниопластика» (TAPP). В настоящее время она широко применяется в США и Западной Европе (W.P. Geis с соавт., 1993; P. Sandblicher с соавт., 1994; R.C. Milkins с соавт., 1993; K. Lawrence с соавт., 1995 и др.). Преимущества лапароскопичского метода состоят в уменьшении травматичности операции, раннем возвращении больных к активной деятельности, хорошем косметическом эффекте. К недостаткам операции относятся: необходимость выполнения ее под общим обезболиванием, возможность повреждения внутрибрюшных органов и сосудов, повреждение брюшного покрова в четырех местах (3 троакара и вскрытие брюшины над грыжевыми воротами), что может приводить к развитию адгезивных процессов в брюшной полости. До настоящего времени проводятся специальные контрольные исследования по сравнению результатов открытых и лапароскопических методик герниопластик (D.L. Stoker с соавт., 1994; J. Himpens с соавт., 1995; J.H. Payne с соавт., 1994).
Техника лапароскопической трансабдоминальной герниопластики (ТАРР).
Больного укладывают на операционном столе в положении на спине с приведенными ногами. Вмешательство выполняют под общим обезболиванием. Рекомендуют проводить катетеризацию мочевого пузыря, чтобы переполненный мочевой пузырь не мешал обзору при диссекции брюшины. Накладывают пневмоперитонеум с помощью иглы Вереша до уровня 10 мм рт.ст. и в околопупочной области (выше или ниже пупка) вводят первый троакар диаметром 10-мм, через который в брюшную полость вводят лапароскоп с торцевой оптикой. Брюшную полость и паховую область тщательно осматривают и определяют наличие грыжевого выпячивания брюшины; по его расположению можно легко дифференцировать косую и прямую паховую или бедренную грыжи. Необходимо отметить, что лапароскопическая интраоперационная диагностика имеет значительные преимущества перед обычным осмотром и физикальным обследованием больного и зачастую позволяет диагностировать несколько грыжевых выпячиваний (например, одновременное наличие паховой и бедренной грыж либо прямой и косой паховой грыж). После диагностики грыжевых выпячиваний, вводят 2 рабочих троакара: троакар диаметром 12 мм вводят несколько латеральнее наружного края прямой мышцы живота справа на уровне пупка или несколько ниже; слева, симметрично, водят троакар диаметром 5 мм (рис. 111). После этого пациента переводят в положение Тренделенбурга для того, чтобы кишечник не мешал осмотру и манипуляциям в паховой области. Через троакар диаметром 5 мм вводят лапароскопический зажим, через троакар диаметром 12 мм – диатермические ножницы или крючок. С помощью ножниц или диатермического крючка рассекают париетальную брюшину над грыжевым выпячиванием, начиная от передне-верхней подвздошной ости до лобковой кости (рис. 112). Брюшину отслаивают кверху и книзу, обнажая поперечную мышцу живота и паховую складку (рис. 113). Особую осторожность следует соблюдать над нижними надчревными сосудами. Разрез брюшины должен быть продлен в медиальную сторону (к средней линии) для того, чтобы можно было тщательно выделить лобковый симфиз и отпрепарировать верхнюю лобковую связку. Выделяют грыжевой мешок путем его инвагинации в брюшную полость (рис. 114). Следует помнить, что на верхушке грыжевого мешка нередко расположена предбрюшинная липома, которую необходимо удалить. Элементы семенного канатика отделяют от брюшины грыжевого мешка. При косой грыже грыжевой мешок может быть очень больших размеров и выделить его полностью достаточно сложно, поэтому грыжевой мешок пересекают и дистальную его часть оставляют in situ. Расширяют образовавшийся дефект брюшины по направлению книзу, обнажая все три возможные зоны возникновения грыж: бедренной, прямой и косой паховой.
После мобилизации брюшины и выделения анатомических образований в паховой области в брюшную полость через троакар диаметром 12 мм вводят свернутую в трубку полипропиленовую сетку соответствующих размеров (обычно 10 х 8 см). Некоторые хирурги (G.T. Deans с соавт., 1995; L.F. Horgan и соавт., 1999) считают, что сетчатій аллотрансплантат должен быть не менее 10 х 14 см. Сетку помещают в сформированное окно брюшины и расправляют с помощью зажима таким образом, чтобы она полностью перекрывала грыжевой дефект (рис. 115) и «слабые» места в брюшной стенке (рис. 116). Медиальный край сетки должен перекрывать лобковый симфиз, верхний край должен перекрывать не менее чем на 2 см грыжевой дефект. После расправления сетку фиксируют с помощью специального инструмента – герниостаплера вначале медиально к верхней лобковой связке тремя-четырьмя скобками, затем, накладывая скобки через 2 см – к прямым и косым мышцам живота (рис. 117). Учитывая локализацию надчревных сосудов, элементов семенного канатика, подвздошно-пахового и бедренного нервов (в проекции «рокового» треугольника и треугольника боли), скобки не следует накладывать ниже паховой складки.
В настоящее время сетку фиксируют как герниостеплером, накладывающим скобки, так и герниостеплером, вкручивающим проволочные фиксаторы в виде спирали. Последние, по данным некоторых авторов, прочнее фиксируют сетчатый аллотрансплантат к паховой связке и мышцам передней брюшной стенки. После того как сетка адекватно фиксирована в паховой зоне, восстанавливают целостность париетальной брюшины для того, чтобы петли кишечника не подпаялись к зоне фиксации сетки. Листки брюшины сводят над сетчатым аллотрансплантатом и фиксируют с помощью герниостаплера. Для правильной фиксации листков брюшины необходимо, чтобы они перекрывали друг друга (рис. 118). Если между скобками, фиксирующими брюшину, имеется диастаз, то не исключена возможность спаечного процесса между петлями кишечника и сетки.
Во время одной операции обычно расходуют 15–20 скобок; таким образом, один герниостеплер позволяет закончить всю операцию. Если нет герниостеплера, можно сетку фиксировать с помощью лапароскопических швов, которые накладывают, используя атравматический нерассасывающийся шовный материал диаметром 0 с лыжеобразной или круглой иглой. Швы обычно завязывают экстракорпорально. На брюшину накладывают непрерывный шов, для фиксации которого можно использовать специальные эндоклипсы фирмы Ethicon (рис. 119) либо интракорпоральные узлы. Хорошая фиксация сетчатого аллотрансплантата имеет важное значение в первые дни после операции. Уже через 5–7 сут. вокруг сетчатого трансплантата развивается воспалительный процесс и формируется соединительная ткань, надежно фиксирующая сетку в зоне грыжевых ворот. При плохой фиксации аллотрансплантата в первые послеоперационные дни он смещается, что может привести к рецидиву грыжи.
Осложнения.
Интраперитонеальный способ герниопластики требует от хирурга хорошего знания анатомии и осторожных манипуляций в зоне прохождения сосудов и нервов. Ранение подвздошных и нижних надчревных сосудов может произойти при препаровке предбрюшинной клетчатки в области «рокового» треугольника. Имеется риск ранения сосуда скобками при фиксации сетки в этой зоне. Чтобы избежать этого грозного осложнения, используют прецизионную технику препарирования.
Повреждение подвздошно-пахового и бедренного нервов возникает при наложении скобок в области треугольника боли. Чтобы избежать этого осложнения, не следует скобками фиксировать нижнюю часть сетчатого протеза. При выделении грыжевого мешка необходимо помнить о возможности повреждения семенного канатика. Тщательный гемостаз во время операции предупреждает возникновение гематом и сером в области грыжевого мешка.
Серьезным осложнением операции является смещение сетки из-за ненадежной фиксации ее к паховой связке и передней стенке брюшной полости, что приводит к рецидиву грыжи. Для предупреждения этого осложнения следует тщательно выделить верхнюю лобковую связку и фиксировать аллотрансплантат к ней, а не к прикрывающей ее жировой клетчатке.
Плохая перитонизация сетчатого аллотрансплантата может привести к возникновению спаек, сращений с петлями кишок и вызвать спаечную кишечную непроходимость. Поэтому тщательное ушивание брюшины над сеткой является важным элементом операции.
Источник