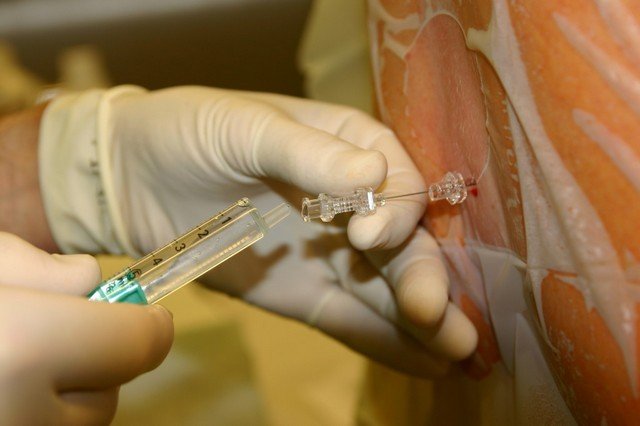
Трансфораминальное удаление грыжи диска

Эндоскопическое удаление межпозвонковых грыж по современной методике TESSYS не требует выполнения разреза. Сохранение целостности костных структур, мышц и связок сокращает реабилитационный период и дает пациентам возможность быстро вернуться к полноценной жизни.
Особенности и преимущества немецкой методики TESSYS
Межпозвонковая грыжа – это аномальное выпячивание ядра диска за пределы фиброзного кольца. Если грыжа большая (более 7 мм), наблюдается сдавливание чувствительных нервных корешков. Это состояние сопровождается сильными болями, мышечной слабостью, иногда недержанием мочи. Если устранить нарушение консервативными методами не удается, необходимо хирургическое вмешательство. Классические варианты его выполнения весьма эффективны, но после таких операций организм долго восстанавливается (до 4 месяцев).
Эндоскопическая операция с помощью трансфораминальной системы TESSYS считается наиболее безопасной и комфортной для пациента.
Преимущества малоинвазивного способа лечения:
- эндоскопические операции малотравматичны (врач аккуратно формирует отверстие для выполнения вмешательства, не рассекая мышцы и не повреждая ткани);
- операция длится не более 1 часа;
- эндоскопический трансфораминальный доступ сокращает риск инфицирования, кровотечения, повреждения нервов;
- возможно удаление грыжи независимо от места ее расположения и размера (за редкими исключениями);
- противопоказаний к операции немного, проводится лечение пациентов любого возраста и с любой массой тела;
- пациенты быстро восстанавливаются и возвращаются к привычному образу жизни.
Показания и противопоказания к эндоскопическому удалению грыжи по методике TESSYS
С появлением в современной хирургии малоинвазивных эндоскопических методов у врачей появилась возможность без разрезов удалять грыжи в шейном, грудном, поясничном отделах позвоночника.
Показаниями к хирургическому лечению являются:
- стеноз позвоночного канала;
- синдром конского хвоста (Cauda equina complex) – серьезное неврологическое расстройство, сопровождающееся нарушением двигательной активности нижних конечностей;
- болевой синдром, который не удается устранить консервативными методами;
- дисфункция органов малого таза и др.
Абсолютным показанием к оперативному вмешательству является секвестрация, при которой фрагменты пульпозного ядра отторгаются от диска и попадают в эпидуральное пространство. Такое осложнение нарушает кровообращение и способно привести к инвалидности.
Если в ходе диагностики врачи выявляют патологические особенности, которые способны создать трудности при малоинвазивном вмешательстве, выбирается другой способ лечения. Противопоказаниями к операции по методике TESSYS могут стать слишком крупное грыжевое выпячивание, смещение позвонков и воспалительные процессы в пораженной области.
Как проходит эндоскопическая операция
Удаление грыжи с помощью эндоскопа проводится после предварительной диагностики с визуализацией поврежденного участка для определения точного размера и расположения выпячивания. Для этого применяются такие обследования, как рентген, КТ и МРТ.
Удаление грыжи диска выполняется с помощью трансфораминального эндоскопа. Вместо разреза делается прокол. Чтобы добраться до патологического очага, хирург осторожно и постепенно расширяет доступ к диску, не нарушая целостности соединительных тканей и мышц.
Вмешательство может быть выполнено под общим наркозом, но чаще всего применяется местная анестезия. Пациент находится в сознании, при этом не испытывает никаких болевых ощущений.
Быстрое и эффективное удаление межпозвонковых грыж в ЦКБ РАН
Трансфораминальное эндоскопическое удаление грыжи Tessys относится к технически сложным хирургическим процедурам. Специалисты ЦКБ РАН в совершенстве владеют методикой TESSYS и готовы оказать квалифицированную помощь всем, кто в ней нуждается. Лечение проходит в комфортных условиях, цена операции – одна из самых доступных в Москве.
Для записи на обследование и лечение в ЦКБ РАН и уточнения стоимости услуг можно позвонить по телефону +7 (499) 400 47 33 или воспользоваться специальной формой на сайте.
Источник
Пациентка 28 лет в течение месяца отмечала интенсивные боли в пояснице с иррадиацией в правую ягодицу, по задней поверхности правого бедра и правой голени, «перекос» таза. За год до появления болей пациентка упала с лошади, после чего в течение нескольких дней испытывала резкую боль в пояснице, прекратившуюся самопроизвольно. При обследовании выявлены парез разгибателя большого пальца левой стопы (мышечная сила до 4 баллов), отсутствие ахилловых рефлексов и резко выраженный симптом Ласега справа (появление боли при подъеме ноги до 5°), резко выраженный анталгический поясничный сколиоз. На основании клинической картины диагностирован синдром радикулопатии правого корешка L5, а также признаки поражения левого корешка S1.

Рисунок С75. МРТ поясничного отдела позвоночника. Срединный сагиттальный срез, Т2-взвешенное изображение. Крупная экструзия диска L4—L5, до 11 мм в сагиттальном размере.

При МРТ обнаружена срединная подсвязочная грыжа диска L4—L5 (сагиттальные размеры до 11 мм) с незначительной парамедиальной правосторонней латерализацией, выраженное сдавление корешков и дурального мешка (рис. С75, С76).
С учетом больших размеров грыжи и выраженного болевого синдрома пациентке было выполнено эндоскопическое трансфораминальное удаление грыжи диска L4—L5 справа. Учитывая значительный объем резекции, одномоментно была выполнена лазерная реконструкция диска для стимуляции регенераторных процессов. Вмешательство производилось под местной анестезией в сочетании с атаралгезией и длилось 90 мин. Через 2 ч после операции пациентка была полностью активизирована, через сутки — выписана из стационара, через 2 нед приступила к труду. На рис. С77, С78 (см. цветную вклейку) представлены удаленные фрагменты грыжи.
Обсуждение
В нашей серии наблюдений успех эндоскопических вмешательств (оцениваемый субъективно самим пациентом по шкале Macnab) был достигнут в 91% случаев. Согласно шкале Macnab, оценки «отлично» и «хорошо» принимаются за положительные, а «удовлетворительно» и «плохо» — за отрицательные. Помимо этой упрощенной шкалы используются и более детальные опросники (например, опросник SF-36). Наши результаты сопоставимы с результатами других авторов, пользующихся подобной техникой операции. Эндоскопические операции не уступают по эффективности традиционному открытому вмешательству и к тому же имеют ряд преимуществ. Их главное достоинство — уменьшение ят-рогенного воздействия на структуры позвоночника и нервные корешки. Контрольные МРТ через 6 и 12 мес после операции показали, что послеоперационный фиброз отсутствует. Это позволяет при необходимости проводить повторные эндоскопические или открытые вмешательства без каких-либо технических затруднений, что подтверждается нашим опытом и данными литературы (рис. С79).

Ни в одном из случаев использования трансфораминальной эндоскопической техники мы не зафиксировали возникновения или нарастания нестабильности оперированного позвоночного сегмента. При таком доступе не повреждаются короткие межпозвонковые мышцы и дорсальные ветви спинальных нервов, играющие важную роль в стабилизации позвоночника. В результате при использовании местной анестезии уже через 2 ч после операции пациент активно передвигается, а через 6 ч его можно отпускать домой.
Преимущество местной анестезии — возможность контакта между пациентом и врачом во время операции. Естественный мониторинг чувствительных и двигательных неврологических функций — лучшая профилактика неврологических осложнений операции. Однако при выраженном болевом синдроме, страхе перед операцией эндоскопическое вмешательство можно выполнять под общей анестезией.
Отсутствие послеоперационных болей в спине позволяет пациенту в течение нескольких дней вернуться к повседневной активности (не связанной со значительными физическими усилиями), а в течение ближайшего месяца — и к физическому труду. Столь быстрое восстановление — еще один аргумент в пользу эндоскопического вмешательства. Более того, пациенты чувствуют себя после вмешательства настолько хорошо, что их физическую активность в ряде случаев приходится ограничивать.
При трансфораминальном эндоскопическом вмешательстве используется специальный спинальный эндоскоп, который вводят через межпозвонковое отверстие. Процедура может выполняться под местной анестезией (атаралгезия), что очень важно для пациентов, имеющих противопоказания к общей анестезии (сердечная, дыхательная недостаточность и др.). В зону диска, где отсутствуют нервные корешки (так называемый треугольник безопасности Камбина), последовательно вводятся игла, расширитель и рабочая гильза, через которую, в свою очередь, проводится эндоскоп и выполняется основной этап операции. На рис. С80, С81 и С82 (см. цветную вклейку) представлено моделирование эндоскопического трансфораминального удаления грыжи диска.
Успех эндоскопической операции в значительной степени зависит от правильного отбора пациентов. Оценивается положение секвестра и его состояние, а также анатомическое расположение поясничных позвонков по отношению друг к Другу и к подвздошному гребню. Чрескожная поясничная эндоскопия выполняется из заднебокового доступа, поэтому в идеальном случае эта техника применяется при срединных, парамедиальных или заднебоковых грыжах без миграции фрагментов. Допускается смещение грыжевого фрагмента краниально до уровня начала межпозвонкового отверстия или каудально до уровня середины ножки позвонка. В последние годы разработана модификация доступа с более выраженным изгибом оси инструмента (боковой доступ). Это позволяет осуществлять манипуляции в эпидуральном пространстве и удалять менее доступные секвестры. Смещение секвестра за пределы указанных границ считается недостижимым для заднебокового и бокового эндоскопического доступа и служит показанием к другим видам вмешательств.
Особые трудности для заднебоковых и боковых эндоскопических вмешательств на дисках создает высокое положение подвздошного гребня. В большинстве случаев гребень не препятствует вмешательству на уровне L4—L5, но обычно затрудняет операции на уровне L5—S1. Оценить особенности расположения позвонков и костей таза можно на спонди-лограммах, а также при КТ и МРТ на аксиальных изображениях, захватывающих подвздошный гребень. В случае затруднений можно использовать доступ через подвздошный гребень, когда в нем создается отверстие, через которое вводится рабочая канюля. Другое решение — частичная латеральная резекция фасеточного сустава с помощью фрез различных размеров.
Важное значение для успеха операции имеют консистенция грыжевого фрагмента и его связь с окружающими тканями. Наличие оссификаций, плотного рубцового сращения грыжи с задней продольной связкой и задней третью фиброзного кольца могут существенно затруднить удаление грыжи. Для выявления этих трудностей проводится предоперационная КТ.
Частота рецидивов грыжи после эндоскопического заднебокового вмешатель-?ства меньше, чем после микродискэктомии. Дело в том, что при эндоскопическом доступе не повреждаются удерживающие пульпозное ядро структуры — дорсальные части фиброзного кольца и задняя продольная связка. Кроме того, при заднебоковом доступе возможна ревизия полости диска и удаление внутридисковых свободных фрагментов, т. е. внутридисковая декомпрессия. Этот фактор дополнительно снижает вероятность рецидива после эндоскопической диск-эктомии. В нашей серии наблюдений частота рецидивов грыжи (повторное выпадение содержимого диска в просвет позвоночного канала) составила 3,8%. У других авторов этот показатель достигает 7%.
Повторное эндоскопическое вмешательство по поводу рецидива грыжи выполняется точно так же, как и первоначальное, поскольку рубцовый процесс, характерный для микродискэктомии, отсутствует. При микродискэктомии рецидив грыжи всегда сопровождается Рубцовыми сращениями между ее фрагментами, задней продольной связкой и перидуральной* клетчаткой. Вследствие спаечного процесса секвестр часто располагается непосредственно в дефекте фиброзного кольца. В таком случае операцией выбора может быть эндоскопическое удаление грыжи заднебоковым доступом, который производится вне позвоночного канала.
Эффективность эндоскопического удаления грыжевого секвестра зависит и от ширины позвоночного канала. Резко выраженный латеральный или циркулярный стеноз, двусторонняя перемежающаяся нейрогенная хромота, грубый парез служат противопоказаниями к эндоскопическому вмешательству. Однако умеренно выраженный латеральный стеноз, как правило, не относится к абсолютным противопоказаниям и не исключает достижения хороших результатов.
Основное показание к эндоскопической дискэктомии — корешковый синдром, обусловленный сдавлением корешка грыжей диска. Однако при широком позвоночном канале, срединном подсвязоч-ном расположении фрагмента пульпоз-ного ядра компрессии корешков может не быть. В подобных случаях основным проявлением грыжи диска служит хронический дискогенный болевой синдром различной степени интенсивности. Постоянное раздражение хорошо иннерви-рованной продольной связки и дорсальной части фиброзного кольца приводит к интенсивной хронической боли в пояснице, которая трудно поддается лечению. Попытка использовать эндоскопическое вмешательство при данной патологии привела к появлению селективной эндоскопической дискэктомии. Цель такого вмешательства — удаление внутридиско-вых фрагментов пульпозного ядра, ущемленного в дорсальных трещинах фиброзного кольца, лазерная и радиочастотная модификация и коагуляция дорсальных волокон фиброзного кольца, т. е. воздействие на генератор боли. По данным Yeung, успех эндоскопического вмешательства в сложных для лечения случаях составил 43% (отличные и хорошие результаты), а с учетом удовлетворительных результатов достигал 75%. Таким образом, заднебоковое эндоскопическое вмешательство в дорсальной части диска может служить эффективным методом лечения хронических дискогенных болей.
Перспективы развития чрескожной эндоскопической дискэктомии связаны как с освоением новых видов доступа, так и с использованием новых технологий воздействия на диск. В частности, междужковый чрескожный эндоскопический доступ позволяет избежать анатомических препятствий на уровне L5—S1 и удалять мигрировавшие грыжевые фрагменты, недоступные при заднебоковом и боковом доступе. Дополнительные воздействия на диск позволяют не только удалять фрагменты диска, но и влиять на состояние сохраненной хрящевой ткани. В описанном здесь случае на последнем этапе операции выполнялась лазерная реконструкция диска, предпринятая с целью стимуляции репарационных и трофических процессов в диске. Через несколько месяцев после эндоскопического удаления грыжи и лазерной реконструкции диска мы наблюдали формирование нового ядра диска, заметное по более интенсивному сигналу при МРТ (РИС.С7 электрокоагулятор с частотой 4 МГц позволяющий осуществлять остановку кровотечения в водной среде. Кроме того, коагулятор можно применять для уплотнения тканей задней трети фиброзного кольца, что обеспечивает укрепление диска, коагуляцию болевых рецепторов и более быстрый регресс болевого синдрома.
Таким образом, по эффективности при дискорадикулярном конфликте чрескожная эндоскопическая дискэктомия сопоставима с открытым вмешательством и к тому же имеет дополнительные преимущества. Возможность лечения не только корешкового, но и дискогенного болевого синдрома, а также сочетания с современными лазерными и радиочастотными инструментами делает эндоскопическую дискэктомию важным и перспективным методом. В будущем этот метод, возможно, будет применяться в большинстве случаев патологии межпозвонковых дисков (см. рис. С83, С84 на цветной вклейке).
Источник
С каждым годом межпозвоночная грыжа встречается все чаще. Ее появление в большинстве случаев происходит на почве запущенного остеохондроза. Остеохондрозы в определенном сегменте позвоночника в различной степени тяжести присутствуют у 90% населения РФ, среди которых и совсем молодой контингент людей.
Что касается его опасного осложнения, а именно межпозвонковой грыжи, то согласно недавно проведенному эксперименту, суть которого заключалась в обследовании позвоночника у 100 случайных людей, у 30 из них была обнаружена грыжа диска в легкой и умеренной форме. Причем практически все испытуемые не подозревали о таком повороте событий, хотя и не отрицали, что с болезненными признаками в спине или шее знакомы. На территории России почти 1/3 населения имеет межпозвоночную грыжу.
Давление оказываемое на нервные волокна приносит неприятные последствия.
Цель операции — радикальное улучшение состояния
Согласно данным клинических наблюдений, из всех стоящих на учете пациентов – 20% нуждаются в экстренной операции, причем преимущественно по поводу поясничных межпозвоночных грыж, реже – шейных.
Осложненное заболевание, когда выявлено сдавливание нервных корешков и спинного мозга, а также отделение от грыжи секвестра, представляет невероятную угрозу для человека. Патология, в зависимости от локализации, способна привести к парализации нижних или верхних конечностей, спровоцировать ранний инсульт и вызвать серьезную дисфункцию органов малого таза, выражающуюся неконтролируемым мочеиспусканием и дефекацией.
Операция проводится для:
- избавления от невыносимых локальных болей и болевых синдромов, иррадиирущих в различные части тела;
- ликвидирования мышечной атрофии ног и рук;
- возобновления опорно-двигательного потенциала пораженной конечности;
- нормализации иннервации тазовых органов;
- восстановления работы первостепенной значимости отделов ЦНС (спинного и головного мозга);
- корректировки походки, осанки, подвижности и стабильности позвоночного столба.
Благодаря внедрению инновационных нейрохирургических технологий сегодня поясничные и шейные грыжи удаляются малоинвазивными методами, обеспечивающими бережное отношение к мягким тканям и нервным позвоночным структурам, минимизацию интра- и постоперационных рисков, быстрое восстановление.
Современные виды операций:
- эндоскопическая эктомия грыжи;
- микродискэктомия;
- лазерная вапоризация (целесообразна только при небольших размерах выпячивания).
Спондилохирургические клиники России
Выделим некоторые хорошие медучреждения в рамках РФ, неплохо специализирующиеся в малоинвазивной нейрохирургии лечения позвоночных грыж.
- В Екатеринбурге удаление межпозвоночной грыжи по различным современным технологиям пациенты могут пройти в Нейрохирургическом вертебрологическом центре при ГБ №41.
Нейрохирургический центр при ГБ №41.
- Нейрохирургическое учреждение им. Бабиченко и Разумовского, расположенное в Саратове, тоже стоит отметить с положительной стороны. Для выполнения эндоскопии, например, здесь используется передовая немецкая система TESSYS, что является большим плюсом. Она располагает более широкими визуализационными возможностями и лучшими технологиями создания оптимально выгодных минидоступов, чем операции с микроскопом. При поражениях l5 s1 это особенно актуально. Благодаря данной технике доступно обходить анатомические препятствия и удалять сильно мигрировавшие секвестры.
Нейрохирургическое учреждение им. Бабиченко и Разумовского.
- Хорошую репутацию завоевал МЦ «Медеор» в Челябинске. Клиника предлагает качественное удаление грыжи на любом уровне позвоночника с использованием трансфораминальных эндоскопических систем линейки Joimax (производитель Германия), таких как TESSYS и СESSYS. Оперативное вмешательство выполняет главврач, ортопед-травматолог, д-р мед. наук Астапенков Д.С.
МЦ «Медеор» в Челябинске.
- Почетного места удостоилась и Окружная клиническая больница г. Ханты-Мансийск, где по современным форматам лечат пациентов с протрузиями и грыжами межпозвонковых дисков. В больнице проводятся лазерная реконструкция и вапоризация, холодноплазменная пластика, протезирование имплантатов динамической стабилизации, механическая декомпрессия, микрохирургия секвестрированных грыж посредством эндоскопической ассистенции.
Окружная клиническая больница г. Ханты-Мансийск.
В России малотравматичные способы стали осваивать и применять недавно.
Удалять грыжу, используя микроскоп, за рубежом начали с начала 70-х годов, у нас же лишь в середине 90-х. А до этого времени у нас все еще задействовали радикальную методику, с наивысшими рисками осложнений и неудач, – открытую дискэктомию.
Tessys.
В Чехии, Израиле, Германии, эндоскопическая дискэктомия с применением системы TESSYS примерно в 95% случаев и более дает отличные результаты.
Операция за рубежом
Наиболее преуспевающей страной, лидером в ортопедии и спинальной хирургии сегодня, впрочем, как и 5, 10, 15 лет назад, является Чехия. Высокое доверие среди наших пациентов и огромное признание завоевала компания Artusmed, специализирующаяся малоинвазивной хирургии позвоночника, эндопротезирования позвоночных дисков и суставов. Здесь работают специалисты с большой буквы, которые выполняют любые хирургические манипуляции с ювелирной точностью.
В Чехии цены на удаление грыжи вместе с диагностикой и реабилитацией в 2-2,5 раза ниже, чем в Германии или Израиле только на одну процедуру эктомии. После оперативных процедур в чешских клиниках всегда принято полноценно заниматься восстановлением пациента, что большая редкость для большинства популярных стран. А без адекватного реабилитационного курса оперировать позвоночник бессмысленно.
Полная послеоперационная реабилитация, соответствующая виду и сложности проведенного хирургического сеанса, индивидуальным особенностям организма человека, является обязательным требованием каждой программы лечения, и она всегда включена в стоимость медицинского пакета.
Когда необходима хирургия
Поражение дисков поясничного отдела происходит в 80% случаев. Обусловлено это тем, что нижний отдел позвоночника – его самая нагруженная и подвижная часть. Оперативные вмешательства по поводу межпозвонковых поясничных грыж, соответственно, преобладают. Назначаются они при наличии нижеуказанных проблем.
Прямое показание к срочному удалению грыжи.
- Серьезные отклонения в работе органов малого таза, вызванные компрессией нервных отростков конского хвоста. Такая осложненная форма заболевания характеризуется тяжелыми изменениями в работе мочеиспускательного и прямокишечного тракта, а именно непроизвольным выделением мочи или кала. У мужчин наблюдаются проблемы с эрекцией.
- Предельная слабость мышц одной ноги (нижний монопарез), произошедшая вследствие нарушения их связи с нервной системой. В основном страдают функции сгибания/разгибания и опороспособности стопы.
- Секвестрирующая грыжа, при которой возник отрыв патологической массы пульпозного ядра от диска. Оторванная часть хряща попадает в эпидуральное пространство, что представляет большую угрозу. Свободный хрящевой фрагмент может перекрыть кровоснабжение спинного мозга и, как следствие, произойдет паралич ног.
- Неэффективность консервативной терапии на протяжении 3 месяцев. Если несмотря на пройденный медикаментозный, физиотерапевтический и ЛФК курс лечения, болезнь упорно продолжает досаждать мучительными локальными и иррадиирущими болями (в пояснице, конечности, ягодице, паху и пр.).
- Большое пролабирование студенистого ядра. Для поясничного и пояснично-крестцового отделов грыжа более 8 мм подлежит удалению хирургическим путем.
Теперь рассмотрим, когда рекомендуют специалисты удаление межпозвоночной грыжи шейного отдела. Операция необходима, если патология привела к серьезным нарушениям качества жизни, этому способствуют:
- крупный размер грыжевого образования, для шейного отдела – это 6 мм и более;
- грыжа в стадии секвестрации (необходимо удалять в экстренном порядке!);
- утрата мышечной силы руки, или парез верхней конечности (парезы чаще встречаются односторонние);
- стеноз спинномозгового канала в данном отделе;
- поражение спинномозговых корешков;
- острая недостаточность притока крови к мозгу, обусловленная сдавливанием грыжей шейных сосудов и артерий;
- отсутствие положительной динамики (сохранение неврологической симптоматики или ее усиление) после 6-12 недель грамотного комплексного лечения консервативными способами.
На эффективность любого оперативного лечения влияет тот факт, сколько длится тяжелый патологический процесс, особенно это касается мышечной слабости и онемения. Не затягивайте с операцией, если врач настоятельно ее рекомендует, значит, решение нужно принять в ближайшие сроки. В медучреждение необходимо обратиться быстрее, максимум в течение 6 месяцев. Для чего такая спешка? Чтобы не допустить необратимой дегенерации затронутых нервных окончаний и окончательной гибели нерва, так как хирургия в такой ситуации уже будет бессильна, а инвалидизация больного – неизбежна.
Бояться удаления не нужно, современные виды операций предполагают щадящую для пациента и очень корректную к внутри- и околопозвоночным структурам инвазию. Она не оказывает на близлежащие структуры травматического эффекта, что в дальнейшем позволяет перенести легко и ускоренными темпами послеоперационный этап восстановления.
Положение тела больного во время операции.
Операция длится не более 1 часа. Что касается обезболивания, при эндохирургии (при помощи эндоскопа) сеанс проводят под местным наркозом. Если применяется микрохирургическая техника, тогда в основном используется общее анестезиологическое обеспечение. Эти две ведущие технологии также подразумевают создание довольно миниатюрного доступа (1-3 см).
Удаление лазером
Цена на лазерное удаление ниже, чем на традиционные методики, что повышает интерес к подобному типу лечения. Однако всем пациентам, которых заинтересовала лазеротерапия, важно знать, что не каждому она показана. Во-первых, ее не проводят тем, кому более 50 лет. К тому же, удалить лазером грыжу разрешается только при условии, что ее размеры не превысили 6 мм, а целостность фиброзного кольца еще сохранена. В среднем эффект длится от 1 года до 3 лет.
В отдельной статье мы подробнее описали цены, клиники и особенности лазерных операций, ознакомиться можно по ссылке.
Цены
Запущенные формы патологии с локализацией в шейном и поясничном отделах позвоночника оперируются посредством микродискэктомии или эндоскопической операции. Попробуем сориентировать пациентов относительно того, сколько стоят услуги хирургов. Цена операции по методу микрохирургической дискэктомии в России составляет 60-230 тыс. рублей. На эндоскопию она составит не менее 100 тыс. руб. На окончательную стоимость влияют такие факторы, как:
- квалификация оперирующего специалиста;
- сложность клинического случая;
- необходимость использования стабилизирующих систем;
- количество дней в стационаре.
Важна не клиника, город или страна, важен нейрохирург, который будет Вас оперировать.
Поэтому советуем узнавать, сколько стоит нейрохирургическое лечение при вашем диагнозе, непосредственно в конкретной клинике. Цена в Москве и Санкт-Петербурге выше чем в остальных городах. Качественно удалить межпозвонковое грыжеобразование с минимизированными рисками рецидива болезни можно в Чехии, Израиле и Германии. Как при помощи эндоскопа, так и посредством микроскопа, в каждом из этих государств операции стоят примерно одинаково: в Чехии – не более 10000 евро, в израильских и немецких госпиталях – приблизительно от 16 тыс. до 25 тыс. евро.
Отзывы об удалении межпозвоночной грыжи
Результаты операций по поводу грыж поясничного отдела – самое распространенное обсуждение на форумах. Отзывы об операциях в зоне крестца и поясницы, в шейной области будущих пациентов настраивают на предстоящие лечебно-хирургические мероприятия. Однако на тематических интернет-площадках существуют противоречивые высказывания: одни призывают ни в коем случае не соглашаться ложиться на стол хирурга, другие рассказывают, что зря так боялись пойти на операцию, которая, наконец, смогла изменить их жизнь к лучшему. Так кому верить?
Среди частых послеоперационных последствий после некорректных манипуляций и плохо организованной реабилитации встречаются:
- нагноение и инфицирование операционной раны;
- образование грубых рубцовых тяжей, сдавливавающие нервные волокна и спинального канала;
- повреждение неопытным хирургом нервного образования или спинного мозга, парализация конечностей и дисфункция кишечной и мочеполовой систем, серьезные проблемам с головным мозгом;
- скорый рецидив межпозвоночной грыжи и необходимость повторной операции.
Удаление межпозвоночной грыжи шейного отдела
Специалисты отмечают, что самым опасным для хирургического вмешательства является шейный отдел позвоночника, поскольку в верхней хребтовой части спинной мозг перестраивается в головной мозг. Но при технологическом прогрессе нейрохирургии стало возможным безопасно удалять шейные грыжевые выпячивания. Для резекции используется такая тактика микродискэктомии, как переднешейный спондилодез с установкой кейджа.
Подробнее о шейном отделе читайте в статье.
Эндоскопическое удаление межпозвоночной грыжи
Эндоскопическая методика подразумевает резекцию грыжи с сохранением межпозвоночного диска, а также обеспечивает максимальную интактность позвоночным и околопозвоночным структурам, после нее риск развития нестабильности позвонков практически отсутствует, как и вероятность формирования негативных реакций. Через 2 часа больной может ходить, а на следующие сутки, если состояние удовлетворительное, его отпускают уже домой. Но особенного физического режима, своеобразной послеоперационной терапии для предупреждения осложнений и восстановления полноценного объема движений строго придерживаться крайне обязательно. А это 1-2 месяца, иначе повторное возникновение болезни на этом же сегменте неизбежно произойдет снова.
Эндоскопическая резекция – это сложнейшая операция на очень многосложном и функционально значимом элементе опорно-двигательного аппарата, но не такая агрессивная, как, к примеру, радикальная дискэктомия. И эффективность метода зависит не только от качества выполненного вмешательства, но и напрямую от реабилитации и дальнейшего образа жизни человека, подробнее читайте в этом материале.
Микрохирургическое удаление грыжи межпозвоночного диска
Микрохирургическая операция по удалению грыж является основополагающей методикой и надежной тактикой при тяжелых диагнозах. Применяется электронный микроскоп с десятикратным увеличением и удается избежать повреждения любых главных структур, в том числе нервов, находящихся на проблемном уровне. Разрез по величине небольшой, всего 2-3 см, но оперативное вмешательство очень серьезное, требующее высокой точности нейрохирурга.
Операционный сеанс занимает около 40 минут. Человека погружают в общий наркоз. Открыв доступ, специалист бережно сдвигает нервный корешок и осуществляет пофрагментную эктомию грыжевой ткани, по возможности сохраняя большую часть диска. Если без резекции всего диска не обойтись, а такие ситуации случаются крайне редко, дегенерированный межпозвонковый элемент удаляют полностью, а в освобожденное отверстие между позвонками ставится искусственный имплантат. Он будет выполнять функции диска, сохраняя анатомическую подвижность позвоночника.
Хирургический процесс.
В отличие от классической дискэктомии, микродискэктомия позволяет:
- избежать кровопотерь, существенно уменьшить риски последствий;
- быстро избавить от отголосков корешкового синдрома;
- рано активизировать пациента;
- сократить сроки до окончательного восстановления двигательно-опорных функций позвоночного столба;
- ускоренными темпами возобновить работоспособность верхних или нижних конечностей.
На следующий день пациент может вставать и двигаться, а по истечении 3-5 суток покинуть клинический центр. Сидеть не разрешается на протяжении 2 недель. Прописывается ношение поясничного бандажа или шейного воротника, лимитированное по времени. Реабилитационная программа составляется индивидуально для каждого больного основным специалистом совместно с реабилитологом, физиотерапевтом, инструктором по ЛФК. Продолжительность реабилитационного курса после хирургии зависит от самочувствия пациента: у кого-то он составляет 5-6 недель, а кому-то может потребоваться 2 месяца или более, чтобы физиологические показатели вернулись к норме.
Другие способы удаления межпозвоночной грыжи
Можно ли удалять выбухание пульпозного ядра еще способами кроме малоинвазивной хирургии? Да, но базовые методики вне конкуренции. Дадим краткую характеристику редко применяемым способам. Вы сможете понять, как удаляют ими грыжи поясничного отдела и очаги другой локализации.
Холодноплазменная нуклеопластика
Принцип процедуры примерно аналогичен лазерному выпариванию, только основным активным веществом здесь выступает холодная плазма. Путем пункционного прокола в смещенное студенистое вещество вводится игла, через которую подается струя низкотемпературной плазмы. Под ее воздействием ткань внутри диска частично разрушается и формируется полость с отрицательным давлением, что стимулирует обратное втягивание выпяченного фрагмента ядра и восстановление анатомически правильной формы диска. В итоге нервные корешки и сосудистые веточки освобождаются от грыжевой компрессии, боль проходит.