Ультразвуковая диагностика диафрагмальной грыжи
Ультразвуковое исследование диафрагмы проводится для диагностики патологических изменений данной анатомической области.
Ультразвуковое исследование диафрагмы в норме

Диафрагма: рисунок визуализируемых фрагментов диафрагмы хорошо дифференцирован, без проявлений структурных изменений. Физиологическая подвижность сохранена в полном объеме. Признаков дополнительных организованных включений в ее проекции не дифференцируется.
Заключение
Эхографических (УЗИ) признаков структурных изменений визуализируемых участков диафрагмы и патологических включений в ее проекции в настоящее время не выявляется.
Ультразвуковая диагностика диафрагмальной грыжи

Диафрагма: достоверно установить целостность диафрагмы в области левого купола не представляется возможным. Здесь в ее проекции визуализируются фрагменты вяло перистальтирующих недилатированных кишечных петель, прилегающих к нижней поверхности левого легкого, смещенного кверху. Признаков структурных изменений на других участках визуализируемых фрагментов диафрагмы, проявлений ее дефектов, а также дополнительных организованных включений в настоящее время не выявляется.
Заключение
Эхографические (УЗИ) признаки грыжевого дефекта левого купола диафрагмы, выполненного петлями кишечника, без проявлений их ущемления и ишемических изменений в настоящее время.
Киста диафрагмы на УЗИ
Диафрагма: рисунок визуализируемых фрагментов диафрагмы хорошо дифференцирован, без признаков структурных изменений. Физиологическая ее подвижность сохранена в полном объеме. В проекции забрюшинного пространства справа на уровне заднедиафрагмальной поверхности правой доли печени отмечается неправильной овальной формы структура размером _х_х_ мм, отграниченная неутолщенной изоэхогенной стенкой, выполненная анэхогенным содержимым. Признаков других организованных включений в проекции диафрагмы, а также тканевых дефектов в настоящее время не дифференцируется.
Заключение
Отграниченное кистозное образование небольших размеров в проекции диафрагмы справа, достоверная топическая оценка которого эхографически затруднена, — необходимо дифференцировать между кистой диафрагмы (в области ее ножки справа) и кистозным образованием забрюшинного пространства справа.
Необходимо
Дополнительные методы исследования (компьютерная томография (КТ); магнитно-резонансная томография (МРТ)) для уточнения диагноза, УЗИ выявляемого образования по клинико-лабораторным показаниям.
Повреждение диафрагмы на УЗИ
Диафрагма: установить целостность контура визуализируемых фрагментов диафрагмы в области левого купола не представляется возможным. Рисунок визуализируемых тканевых структур здесь плохо дифференцирован, представлен фиксированным включением повышенной эхогенности без акустической тени.
Заключение
Отсутствие эхографических признаков целостности визуализируемых структур диафрагмы в проекции ее левого купола, что можно расценивать в настоящее время как проявление локального повреждения диафрагмы с выполнением ее дефекта фрагментом легочной ткани.
Необходимо
Дополнительные визуализирующие (рентгенологические) методы исследования для уточнения диагноза.
Источник
Врожденная диафрагмальная грыжа
Врожденная диафрагмальная грыжа – это порок развития диафрагмы, приводящий к нарушению разделения брюшной полости и грудной клетки, а так же к смещению желудка, селезенки, кишечника и печени в грудную полость.
Причины возникновения
Врожденная диафрагмальная грыжа может быть изолированным пороком, а также сочетаться с пороками развития других органов и систем. Большинство случаев врожденных диафрагмальных грыж спорадические.
При врожденной диафрагмальной грыже на 8-10 неделе беременности возникает дефект диафрагмы в результате нарушения процесса закрытия плевроперитонеального канала, и органы брюшной полости могут эвентрировать через дефект в плевральную полость в течение всего периода после возвращения кишечника в брюшную полость (9-10 недели гестации). Наличие органов брюшной полости в грудной клетки ограничивает рост и развитие легких, что приводит к гипоплазии легких с уменьшением общего количества ветвей бронхов и артерий. На стороне грыжи отмечается значительное поражение легкого, однако контралатеральное легкое, как правило, также имеет аномальное строение и меньшую массу по сравнению с нормой.

Частота встречаемости 1 на 4000 живорожденных, соотношение полов 1:1
Диафрагмальная грыжа может сочетаться с пороками сердца, на которые приходится около 20%. Сочетания с пороками центральной нервной системы и мочевыделительной системы составляют по 10,7%. Около 10-12% врожденных диафрагмальных грыж, диагностированных пренатально, являются составной частью различных наследственных синдромов (пентада Кантрелла, синдромы Фринзе, Ланге, Марфана, Элерса-Данлоса и т.д.) или проявлением хромосомных аномалий и генных нарушений. Частота хромосомных аномалий в среднем составляет 16 %. Еще раз следует подчеркнуть, что хромосомные аномалии чаще выявляются только в тех случаях, когда врожденная диафрагмальная грыжа сочетается с другими пороками развития. Следовательно, пренатальное кариотипирование показано во всех случаях наличия сочетанной патологии, для уточнения генеза порока.
Относительно сторон поражения все врожденные диафрагмальные грыжи делятся на:
- Левосторонние около 80%
- Правосторонние около 20%.
- Двусторонние менее 1%.
Клинические проявления
Большинство новорожденных с врожденной диафрагмальной грыжей разворачивают картину дыхательной недостаточности непосредственно в родовом зале сразу после рождения. Очень быстро прогрессирует острая дыхательная недостаточность. При осмотре обращает на себя внимание ассиметрия грудной клетки с выбуханием стороны поражения (обычно слева) и отсутствием экскурсии грудной клетки с этой стороны. Очень характерный симптом – запавший ладъевидный живот.
Диагностика
Главным методом дородового выявления врожденной диафрагмальной грыжи является эхография. При ультразвуковом исследовании подозрение на этот порок возникает при аномальном изображении органов грудной клетки. Одним из основных эхографических признаков, является смещение сердца, а также появление в грудной клетке желудка и петель тонкого кишечника. Пренатальное ультразвуковое исследование может выявить наличие содержимого брюшной полости в грудной клетки уже на 12 неделе беременности. Тем не менее, обычно диагноз ставится на 16-неделе беременности.
Ранняя диагностика ВДГ дает возможность провести кариотипирование, для исключения сочетанной хромосомной аномалии. Так же по данным УЗИ в I и II-м триместре беременности есть возможность определиться в необходимости фетальных вмешательств для стабилизации плода с ВДГ.
После рождения диагноз ВДГ подтверждается после проведения комплексного УЗИ и рентгенографии органов грудной и брюшной полости.
Методы лечения
При рождении ребенка с диафрагмальной грыжей врачи должны быть готовы к проведению расширенной сердечно-легочной реанимации. Интубация трахеи и ИВЛ показана с первой минуты жизни. Уже в родзале ребенок с ВДГ может потребовать введение лекарственных препаратов, стабилизирующих работу сердца. Только достигнув стабильного состояния, возможна транспортировка ребенка из родзала, она выполняется в условиях транспортного кувеза на ИВЛ с мониторингом жизненных функций.
В условиях реанимационного блока отделения продолжается интенсивная терапия, направленная на стабилизацию состояния и подготовке к операции: подбор методов и параметров ИВЛ, кардиотоническая поддержка, седативная и обезболивающая, антибактериальная терапия.
По мере стабилизации состояния решается вопрос о возможности оперативного лечения.
В случае нестабильности состояния в нашем отделении есть возможность использовать методику экстракорпоральной методики поддержки работы сердца и легких – ЭКМО.
Оперативное лечение детей с ВДГ осуществляется преимущественно малоинвазивным эндоскопическим методом. Через минимальные проколы грудной клетки (3 мм) осуществляется бережное погружение содержимого из грудной полости в брюшную. После чего оценивается дефект диафрагмы: в случае достаточно развитой собственной диафрагмы пластика дефекта осуществляется собственными тканями, а при выраженном дефиците тканей – дефект замещается имплантом (используется синтетический материал Гор-Текс и биологический материал Пермакол).
В послеоперационном периоде продолжается интенсивная терапия, направленная на коррекцию дефицитов, которые сохраняются, пока гипоплазированное легкое не восстановится.
В ФГБУ «Национальный медицинский исследовательский центр акушерства, гинекологии и перинатологии имени академика В.И. Кулакова» Минздрава России Вы получаете уникальную возможность получить БЕСПЛАТНО оперативное стационарное лечение по квотам на высоко-технологическую медицинскую помощь (ВМП по ОМС).
Источник
Дородовая диагностика врожденной диафрагмальной грыжи. УЗИ диагностика диафрагмальной грыжи.
Главным методом дородового выявления диафрагмальной грыжи является эхография. При ультразвуковом исследовании подозрение на этот порок возникает при аномальном изображении органов грудной клетки. Одним из основных эхографических признаков ДГ является смещение сердца (вправо при левосторонней грыже и влево при правостороннем поражении диафрагмы), а также появление в грудной клетке патологических анэхогенных образований — желудка и петель тонкого кишечника. В некоторых случаях эхография позволяет обнаружить смещение в грудную полость плода доли печени.
Очень сложными для пренатальной диагностики являются случаи двусторонней диафрагмальной грыжи. Это очень редкая аномалия развития, которая всегда приводит к летальному исходу. Основная трудность пренатального выявления заключается в том, что положение сердца практически не меняется, что не позволяет своевременно заподозрить порок развития. В последние годы опубликовано несколько случаев диагностики двусторонней ДГ. Наиболее интересными, по нашему мнению, являются публикации D. Eroglu и соавт. и М. Song и соавт.. В обоих случаях при ультразвуковом исследовании во II триместре беременности была выявлена левосторонняя ДГ. При динамическом контроле после 30 нед в обоих случаяхбыла отмечена «положительная» динамика, т.е. отсутствие смещения органов средостения. При тщательном исследовании авторам удалось заподозрить двустороннюю ДГ в связи с обнаружением смещения кишечника, печени и желудка. Интересно, что в обоих случаях была выявлена гипоплазия обеих легочных артерий (диаметр в пределах 2-2,5 мм). Самопроизвольные роды произошли в 37 и 38 нед. Оба ребенка умерли через несколько часов. На аутопсии диагноз был подтвержден.
Анализ этих наблюдений показал, что при изучении эхографи ческой структуры легких следует обращать внимание на все нетипичные образования в их паренхиме. Крометого, следует помнить, что нормальное положение сердца не исключает наличие диафрагмальной грыжи. Оценка легочных артерий может дать дополнительную информацию при подозрении на двустороннее поражение.
Диагностика диафрагмальной грыжи возможна уже с конца I триместра. Наиболее раннее выявление этого порока в 12 нед было зарегистрировано Y. Lam и соавт. В отечественной литературе было опубликовано сообщение о диагностике ДГ в 14 нед беременности. Однако чаще эта аномалия выявляется только в конце II триместра в связи с отсутствием выраженных ультразвуковых признаков в ранние сроки беременности. По данным многих исследований и по собственным наблюдениям, средний срок пренатальной диагностики ДГ составляет 26-27 нед.
Анализ причин столь поздней пренатальной диагностики диафрагмальной грыжи в условиях российских пренатальных центров показал, что только 38,1% пациенток с ДГ у плода были направлены врачами женских консультаций на II уровень для уточнения диагноза. Таким образом, средний срок обследования беременных в центрах II уровня и соответственно средний срок диагностики ДГ в этой группе составил 31,9 нед. Следует подчеркнуть, что подавляющее большинство этих пациенток проходили ультразвуковые исследования на I уровне в скрининговые сроки, но ДГ не была выявлена. Точность диагностики ДГ в женских консультациях составила только 25%.
Оставшиеся 61,9% беременных не были обследованы на I уровне, а обратились сразу в региональные диагностические центры. Средний срок диагностики ДГ в этой группе составил 23,6 нед, а точность диагностики -84,6%. Этот показатель соответствует данным литературы. В исследованиях P. Betremieux и соавт. он составил 90%.
Причинами низкого показателя выявляемости диафрагмальной грыжи на I уровне служат недостаточная подготовка специалистов и невысокое качество используемого ультразвукового оборудования. Изменить ситуацию может реорганизация пренатальной службы, т.е. обязательное обследование всех беременных на II уровне в оптимальные скрининговые сроки (20-24 нед).
Помимо тщательной эхографии у плода с диафрагмальной грыжей в комплекс обследования следует включать и другие методы пренатальной диагностики. Как уже указывалось выше, вероятная связь ДГ с врожденными и наследственными заболеваниями диктует необходимость проведения пренатального кариотипирования, апри обнаружении сочетанных аномалий и возникновении подозрения на наследственный синдром у плода — консультацию синдромолога. При генетическом консультировании семьи особое внимание следует уделять возможным формам наследования, прогнозу для жизни и здоровья и риску повторения порока. Эмпирический риск повторения ДГ для сибсов при изолированной заднелатеральной ДГ составляет 1-2%.
Учитывая, что методы хирургической коррекции изолированной диафрагмальной грыжи хорошо разработаны, этот порок по всем критериям можно отнести к группе пороков совместимых с жизнью. Тем не менее пренатальное консультирование беременных с ДГ у плода — очень ответственный и сложный процесс, поскольку точность прогноза для жизни и здоровья невысока. Несмотря на возможность своевременной диагностики и лечения ДГ, по данным детских хирургов, выживаемость новорожденных с этим пороком развития низка, а смертность достигает 73-86%. Большинство исследователей неблагоприятный прогноз для жизни связывают с сопутствующей гипоплазией легких, легочной гипертензией и сочетанными аномалиями. Даже при изолированной ДГ, поданным зарубежных исследователей, выживаемость после операции составляет не более 50-60% при условии рационального ведения новорожденных в неонатальном периоде.
Источник
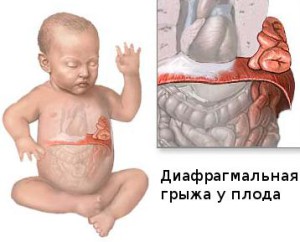
Диафрагма является куполообразным мышечным барьером между грудной и брюшной полостями. Она отделяет сердце и легкие от органов брюшной полости — желудка, кишечника, селезенки, печени и других органов. Диафрагмальная грыжа возникает, когда один из органов брюшной полости перемещается вверх в грудную полость через дефект в виде отверстия в диафрагме. Этот вид дефекта может быть врожденным или приобретенным позже в течение жизни. Диафрагмальная грыжа всегда служит поводом для неотложной медицинской помощи и требует хирургической коррекции.
Причины развития диафрагмальных грыж и их классификация
Врожденная диафрагмальная грыжа связана с аномальным развитием диафрагмы в период формирования плода. Дефект в диафрагме ребенка позволяет одному или более органам брюшной полости переходить в грудную полость и занимать пространство легких. В результате легкие ребенка не могут развиваться должным образом. В большинстве случаев данный патологический процесс носит односторонний характер.
Приобретенная диафрагмальная грыжа, как правило, является результатом тупой или проникающей травмы. Дорожно-транспортные происшествия и падения вызывают большинство тупых травм. Проникающие травмы, как правило, являются результатом ножевых или огнестрельных ранений. Хирургия брюшной полости или грудной клетки может также вызвать случайное повреждение диафрагмы.
Большинство врожденных диафрагмальных грыж носят идиопатический характер — причина их появления неизвестна. Тем не менее, хромосомные аномалии были вовлечены в 30 % случаев.
Какие факторы способны увеличить риск приобретенной диафрагмальной грыжи?
- Тупые травмы, произошедшие в результате дорожно-транспортного происшествия.
- Хирургические процедуры на груди или животе.
- Падения.
- Колотые раны.
- Огнестрельные раны.
Роль наркотиков и химических веществ в развитии врожденной диафрагмальной грыжи является неопределенной, но нитрофен, хинин, талидомид, фенметразин и полибромированные дифенилы часто упоминаются в качестве причин, способных вызвать врожденные грыжи диафрагмы.
Характерные для диафрагмальных грыж симптомы и особенности их развития у новорожденных
Диагноз врожденной диафрагмальной грыжи часто ставится внутриутробно в период беременности до 25 недельного срока.
Врожденная диафрагмальная грыжа, как правило, обнаруживается в дородовой период в 46-97 % случаев, в зависимости от использования методики УЗИ. Она показывает многоводие, внутрибрюшное отсутствие желудка, воздушный пузырь в средостении и водянку плода. Динамичный характер висцеральной грыжи наблюдается у плода с врожденной диафрагмальной грыжей.
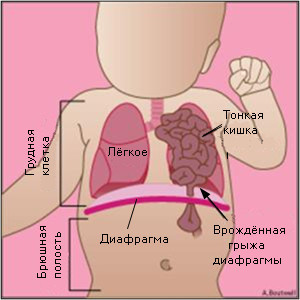
Дифференциальный диагноз диафрагмальной грыжи на пренатальном УЗИ ставится в случае отличия от некоторых заболеваний.
- Врожденного порока — кистозного аденоматоида.
- Легочной секвестрации.
- Кистозных процессов в средостении, например, кистозной тератомы, вилочковой кисты, нежелезистого дублирования кисты.
- Нейрогенных опухолей.
В послеродовой период история и клинические данные меняются в зависимости от наличия сопутствующих аномалий, степени легочной гипоплазии и диафрагмальной грыжи. В младенческом неонатальном периоде наблюдается ряд симптомов.
- Переменный респираторный дистресс.
- Цианоз.
- Пищевая непереносимость.
- Тахикардия.
При объективном исследовании живот имеет ладьевидную форму, если наблюдается значительная диафрагмальная грыжа.
По аускультации звуки дыхания уменьшены, звуки кишечника могут быть слышны в груди, звуки сердца далеки или перемещены. Пациенты могут иметь симптомы респираторной недостаточности, кишечной непроходимости, ишемии кишечника.
Кроме того, независимо от срока рождения у маленьких пациентов наблюдают некоторые симптомы.
- Затрудненное дыхание.
- Синее обесцвечивание кожи.
- Тахипноэ (учащенное дыхание).
- Тахикардия (учащенный пульс).
- Уменьшение или отсутствие дыхания.
- Ощущение пустой брюшной полости.
Диагностика диафрагмальной грыжи
Как уже отмечалось, врожденная диафрагмальная грыжа, как правило, диагностируется до рождения ребенка. УЗИ может выявить аномальное положение органов брюшной полости у плода. Беременная женщина также может иметь повышенное количество амниотической жидкости.
После рождения, некоторые нарушения могут появиться во время физической экспертизы.
- Аномальные движения грудной клетки.
- Затрудненное дыхание.
- Дыхание фиксируется на одной стороне груди.
- Звуки кишечника в груди.
Какие исследования, как правило, помогают уточнить любые виды диафрагмальных грыж?
- Рентгеновское исследование.
- УЗИ для получения изображений грудной и брюшной полостей, также их содержимого.
- Компьютерная томография позволяет провести прямой просмотр органов брюшной полости.
- Характер и количество газов в артериальной крови. При грыже часто изменяется уровень кислорода, углекислого газа и кислотности (рН).
Лечение диафрагмальной грыжи, прогноз и профилактика
Врожденные и приобретенные диафрагмальные грыжи являются хирургически чрезвычайными ситуациями. Хирургическое лечение должно быть выполнено, чтобы удалить из грудной клетки органы брюшной полости и поместить их на место физиологического расположения. Грыжевые врата в диафрагме должны быть полностью закрыты.
Операция выполняется в идеале от 24 до 48 часов после рождения ребенка в случае врожденной грыжи. Первый шаг заключается в стабилизации младенца и увеличении уровня кислородного насыщения крови. Это может быть достигнуто путем интубации трахеи — трубка помещается в рот и спускается вниз в трахею ребенка. На другой стороне трубка соединяется с механическим аппаратом вентиляции легких. После того, как малыш стабилизируется, операция может быть выполнена.

В случае приобретенной грыжи пациент также должен быть стабилизирован до операции, поскольку в большинстве случаев травматизма могут быть и другие осложнения, такие как внутреннее кровотечение. То есть операция обычно выполняется как можно быстрее.
Прогноз для диафрагмальной грыжи зависит от того, насколько повреждены легкие пациента. Выживаемость в случае врожденной грыжи составляет более 80 процентов. Аналогичный показатель при приобретенных грыжах прямо зависит от типа травмы и ее тяжести.
Не существует способов, чтобы предотвратить врожденные грыжи диафрагмального типа, но некоторые основные меры соблюдения безопасности могут помочь избежать приобретенных.
- Надо соблюдать правила дорожного движения.
- Избегать действий, которые могут повлечь тупую травму грудной клетки или брюшной полости.
- Соблюдать осторожность при обращении с острыми предметами, такими как ножи и ножницы.
Источник

