Вентральные грыжи качество жизни
- Авторы
- Резюме
- Файлы
- Ключевые слова
- Литература
Назарьянц Ю.А.
1
Петрушко С.И.
1
Винник Ю.С.
1
Чайкин А.А.
1
Кочетова Л.В.
1
Дябкин Е.В.
1
Василеня Е.С.
1
Винник Ю.С.
1
Пахомова Р.А.
1
Маркелова Н.М.
1
Куликова А.Б.
1
Марцева А.П.
1
1 ГБОУ ВПО «Красноярский государственный медицинский университет имени профессора В.Ф. Войно-Ясенецкого» Министерства здравоохранения РФ
Лечение грыж передней брюшной стенки остается одной из наиболее актуальных проблем современной хирургии. На долю грыж приходится до 20% всех операций. В современной медицине широкое распространение получил термин «качество жизни, связанное со здоровьем». В настоящее время исследование качества жизни является удобным и информативным методом, позволяющим оценивать самочувствие пациентов, использовать результаты таких исследований для оценки эффективности любого вида лечения и динамики любого заболевания. В статье представлены результаты лечения и качество жизни больных с послеоперационными вентральными грыжами в зависимости от способа пластики. Авторы установили, что лапароскопический метод пластики, имеет преимущества в сравнении с общепринятыми способами, позволяет повысить качество жизни больных в сроки более 1 года после операции и может быть рекомендован для лечения больных с малыми, большими и гигантскими ПОВГ, а так же диастазом прямых мышц живота.
качество жизни
аллопластика
послеоперационные вентральные грыжи
1. Атлас оперативной хирургии грыж / т.-сост В.Н.Егиев и др. –М.: Медпрактика, 2003. – С. 156-228.
2. Барков, А.А. Хирургическое лечение послеоперационных грыж / А.А.Барков. — М., 1995. – 38 с.
3. Бауда, А.Б.Хирургическое лечение грыж передней брюшной стенки: Автореф. дис. … канд. мед. наук / А.Б.Бауда. – СПб.,1999. – 22 с.
4. Белоконев, В.И. Результаты выполнения пластик послеоперационных вентральных грыж комбинированным способом в сравнительном аспекте/В.И.Белоконев, З.В.Ковалева, С.Ю.Пушкин //Материалы конференции «Современные технологии в общей хирургии». –М., 2001. – С. 79-81
5. Гостевской, А.А. Нерешенные вопросы протезирования передней брюшной стенки при грыжах/ А.А. Гостевской // Вестник хирургии — 2007. – №4. – С.115-118.
6. Грубник, В.В. Современные методы лечения брюшных грыж/ В.В.Грубник, А.А.Лосев, Н.Р.Баязитов // Киев. — Здоровье – 2001. — С.280.
7. Жербовский, В.В. Двадцати летний опыт лечения послеоперационных вентральных грыж. / В.В.Жербовский, К.Д.Тоскин, Ф.Н.Ильченко // Вестник хирургии им. Грекова. — 1996. -№ 2. – С. 105-108.
8. Седов, В.М. Сетчатые имплантаты из поливинилиденфторида в лечении грыж брюшной стенки. / В.М.Седов, А.А.Гостевской, С.Д.Тарбаев // Вестник хирургии им. Грекова. – 2008. — № 2 – С. 17-21
Актуальность
Неудовлетворительные результаты
грыжесечения при значительных дефектах апоневроза передней брюшной стенки
побуждают хирургов к поиску новых вариантов оперативных вмешательств. Среди
осложнений после устранения ПОВГ в отдаленные сроки наиболее характерным
является их рецидив. Именно, по отсутствию или наличию этого осложнения,
большинство хирургов оценивают эффективность проведенной операции. Частота
рецидивов ПОВГ, по данным разных авторов, колеблется от 19 до 54% и не имеет
тенденции к уменьшению [1, 4]. В некоторых хирургических стационарах после
устранения ПОВГ рецидивы возникают почти у каждого второго пациента [2,6]. Их
частота существенно различается у больных разного возраста и в зависимости от наличия и отсутствия
сопутствующих заболеваний, конституциально-анатомических особенностей строения
передней брюшной стенки, технических погрешностей при операции, неадекватного
ведения и течения послеоперационного периода [3,5].
Кроме того, еще остаются
нерешенные вопросы, касающиеся особенностей отдаленного послеоперационного
периода. К ним, в частности, относится развитие хронической боли, иные жалобы и
дискомфорт в послеоперационном периоде [7,8].
Исследование качества жизни — это современный подход, который дает возможность изменить
традиционное отношение к проблеме лечения болезни и больных.
Цель: оценить результаты лапароскопической
герниопластики послеоперационных вентральных грыж в отдаленном
послеоперационном периоде.
Материалы и методы
В работе мы применили современную концепцию исследования КЖ в
абдоминальной хирургии. Для сравнения качества жизни больных группы сравнения и
исследуемой группы проводилось
анкетирование с использованием стандартизированного русифицированного опросника
SF-36, который
разработан на базе MOS
36-Item Short-Form Health Survey (MOSSF-36), созданного в The Health Institute, New England Medical Center (Бостон, США).
Опросник MOSSF-36
является наиболее распространенным и широко применяемым, как в популяционных
исследованиях, так и в специальных исследованиях КЖ, и состоит из 36 пунктов,
которые сгруппированы в 8 шкал. Эти шкалы отражают два основных компонента
здоровья — физический и психический, и представлены следующим образом:
1. Физическое
функционирование (PF)- отражает степень, в которой физическое состояние
ограничивает выполнение физических нагрузок (самообслуживание, ходьба, подъем
по лестнице и т.п.).
2. Ролевое
функционирование (RP), обусловленное физическим состоянием, — влияние
физического состояния на повседневную ролевую деятельность.
3. Боль (BP)и ее влияние на
способность заниматься повседневной деятельностью.
4. Общее здоровье (GH)- оценка больным своего состояния
здоровья в настоящий момент и перспектив лечения.
5. Жизнеспособность (VT) — субъективное
ощущение полноты сил и энергии или, наоборот, снижение жизненной активности.
6. Социальное функционирование
(SF) —
определяется степенью, в которой физическое и эмоциональное состояние
ограничивает социальную активность (общение).
7. Ролевое
эмоциональное функционирование (RE) — предполагает оценку степени, в которой эмоциональное
состояние мешает выполнению работы или другой повседневной деятельности
(большие затраты времени, уменьшение объема работы, снижение ее качества и
т.п.).
8. Психическое
здоровье (MH)-
характеризует настроение, наличие депрессии, тревоги, общий показатель
положительных эмоций. Низкие показатели свидетельствуют о наличии депрессивных,
тревожных переживаний и психическом неблагополучии.
Различные шкалы
объединяют от 2 до 10 пунктов. Каждый пункт используется только одной
определенной шкалой. В соответствии со стандартной процедурой обработки
полученных данных значение каждой шкалы выражается в баллах и колеблется в
диапазоне от 0 до 100, где 0 — это наихудшее, 100 — наилучшее качество жизни.
Все шкалы формируют два показателя: душевное (МН) и физическое благополучие
(РН).
Статистическая
обработка результатов проводилась с применением программ MicrosoftExcel, а также пакета
компьютерных прикладных программ Statistica, версия 6.0 (StatSoft, 2003). При проведении статистической обработки
вычислялись средняя арифметическая (М), среднее квадратичное отклонение (s), средняя ошибка средней
арифметической (m). Для
оценки типа распределения признаков использовали показатели эксцесса,
асимметрии и тест Шапиро-Уилкса. В случаях нормального распределения, а также
равенства выборочных дисперсий, для множественного сравнения средних
использовали дисперсионный анализ и, для сравнения двух групп, критерий
Стьюдента. В иных случаях, при сравнении более двух групп, использовали
непараметрический критерий Крускала-Уоллиса и, при парном сравнении, критерий
Манна-Уитни. Для сравнения качественных признаков использовали критерий Х2. Критический уровень
статистической значимости при проверки нулевой гипотезы принимали равный 0,05.
Для анализа отдаленных результатов хирургического лечения больных с ПОВГ,
оценивали результаты анкетных данных. При этом учитывали самочувствие больных,
наличие жалоб, рецидива грыж, послеоперационных осложнений, восстановление
трудоспособности. Эти данные объективизируют изучение возможностей трудовой и
медицинской реабилитации больных в отдаленном послеоперационном периоде.
Оценка отдаленных результатов
хирургического лечения основывалась на совокупности анамнестических данных,
результатов личного осмотра и проведенных дополнительных исследований.
Мы выделили определенные критерии
для оценки результата лечения.
Хороший
результат — отсутствие рецидива грыжи и каких-либо жалоб со стороны
желудочно-кишечного тракта и послеоперационного рубца при возможности
продолжения профессиональной деятельности и выполнения обычных домашних занятий
для лиц пенсионного возраста. Самооценка состояния характеризовалась как
выздоровление.
Удовлетворительный
результат — пациенты, у которых при отсутствии
рецидива заболеванияимелись жалобы на периодические или постоянные боли в
области послеоперационного рубца, пониженную трудоспособность. Самооценка
самочувствия больного после операции расценивалась, как без перемен или
улучшения.
Неудовлетворительный
результат — рецидив грыжи, снижение
трудоспособности и инвалидизация больного.
Из 202 оперированных больных ГС и
ИГ с ПОВГ отдаленные результаты были
изучены по анкетным данным у 163 (80%). В группе больных, оперированных по
общепринятым методикам, отдаленные результаты прослежены у 93, из них 1 больной
умер в стационаре, вследствие массивной ТЭЛА. В исследуемой группе отдаленные
результаты прослежены у 70 больных.
Из
202 оперированных больных, вследствие перемены места жительства и других
причин, выпали из наблюдения 39 человек (3 больных ГС и 35 больных ИГ) — результаты лечения остались неизвестными.
Исходы
операции, включающие оценку до одного года, расцениваются как ближайшие
результаты лечения, по которым нельзя делать окончательных выводов.
Достоверными следует считать результаты двухлетней давности и более (А.И. Барышников; 1960; А.А. Барков,
1972; А.И. Коршунов, 1978).
Полученные
результаты
Таким
образом, отдаленные результаты прослежены и анализированы у 163 больных,
оперированных по поводу ПОВГ по общепринятым и лапароскопической методикам, в
сроки от двух до пяти лет.
Рецидив
заболевания у больных, оперированных по поводу ПОВГ, выявлен у 12 (7,3%), 9 из
ГС и 3(2,8%) из ИГ. Снижение
трудоспособности отметили все больные. У этих больных мы сочли отдаленные
результаты операции неудовлетворительными.
Качество жизни
оценивали у 93 больных ГС и у 70 больных ИГ
через 1-3 года после операции. Полученные данные сравнивали между собой,
что позволило провести анализ КЖ, а также определить, какой из методов
хирургического вмешательства является более благоприятным для пациентов с ПОВГ.
Сравнительная
оценка качества жизни пациентов представлена в табл. 1.
Таблица 1
Сравнительная оценка
качества жизни пациентов в ИС и ГС
ШкалаSF-36 | Группа сравнения (n=93) | Исследуемая группа (n=70) | ||||
Девлин | Ramirez | Белоконев | Stoppa | Rives | ||
ФФ | 75,3±7,5 | 78,3±3,2 | 81,1±2,7 | 84,7±4,6 | 85,2±10,2 | 88,8±16,4* |
РФ | 66,2±4,3 | 70,5±4,1 | 73,3±3,1 | 80,9±5,1 | 83,9±8,2 | 91,3±12,1* |
Боль | 80,7±7,7 | 83,2±4,2 | 85,5±2,1 | 90,9±3,5 | 93,8±4,7 | 96,8±9,2* |
OЗ | 47,9±5,4 | 50,9±2,9 | 55,7±4,4 | 62,3±2,5 | 66,3±9,7 | 85,3±10,9* |
Жизнеспособность | 58,1±5,7 | 59,8±6,2 | 60,6±2,4 | 66,8±2,8 | 70,7±6,3 | 84,4±9,8* |
СФ | 62,6±3,5 | 65,5±1,8 | 68,1±5,1 | 72,6±1,1 | 76,5±11,5 | 95,5±6,2* |
РЭФ | 59,4±3,1 | 65,2±3,5 | 69,2±7,2 | 73,4±2,3 | 76,1±10,3 | 97,7±2,3* |
ПЗ | 57,1±3,8 | 57,9±2,8 | 58,2±2,9 | 62,5±3,1 | 65,9±3,1 | 86,5±10,2* |
*p<0,05 по сравнению с группой
сравнения
При анализе полученных данных качества жизни наихудшие результаты были в
подгруппе больных оперированных по методике Девлина. Незначительно выше
показатели выявлены при пластике Ramirez. Так же не на много
отличались и данные при операции Белоконева. По — нашему мнению эти подгруппы
имеют наихудшие результаты в связи с большим количеством осложнений раннего
послеоперационного периода, таких как серомы, инфильтраты и нагноения,
связанные с большой отслойкой подкожно жировой клетчатки, и частотой рецидивов.
Хорошие результаты качества жизни
оказались в подгруппах с расположением сетчатого эндопротеза в позицию sublay по методикам Rives и Stoppa. У больных этих подгрупп качество
жизни в среднем лучше на 5 пунктов по всем шкалам по сравнению с другими
методиками пластики.
В отдаленном послеоперационном периоде показатели качества жизни в
исследуемой группе выше в 1,3 раза.
Отмечены более низкие показатели качества жизни по всем шкалам в подгруппе
больных, оперированных по методике Rives и Stoppa,
в сравнении с лапароскопической пластикой грыж.
Лапароскопическая герниопластика
(ЛГ) характеризуется лучшими результатами КЖ
по сравнению с общепринятыми методиками пластики ПОВГ.
Следовательно, состояние больных ИГ, перенесших лапароскопическую
герниопластику, позволяет более эффективно справляться с такими физическими
нагрузками, как ходьба, перенос тяжестей, подъем по лестнице и некоторыми
другими. Применение малоинвазивных методик (ЛГ) позволяет повысить ролевую
деятельность и успешно выполнять повседневные бытовые и профессиональные
обязанности по сравнению с больными, оперированными по общепринятым методикам.
Высокие показатели социального и ролевого эмоционального функционирования
свидетельствуют о том, что степень социальной активности выше у больных в ИГ.
Таким образом, лапароскопический метод пластики, имеет преимущества в
сравнении с общепринятыми способами, позволяет повысить качество жизни больных
в сроки более 1 года после операции и
может быть рекомендован для лечения больных с малыми, большими и
гигантскими ПОВГ, а так же диастазом
прямых мышц живота.
Рецензенты:
Черданцев Д.В., д.м.н., профессор, Заведующий
кафедрой и клиникой хирургических болезней им. проф. Дыхно с курсом эндоскопии
и эндохирургии, ГБОУ ВПО Красноярский государственный медицинский
университет им. проф. В.Ф. Войно-Ясенецкого, г. Красноярск;
Здзитовецкий Д.Э., д.м.н.,
профессор, Заведующий кафедрой и клиникой хирургических
болезней им. проф. Ю.М. Лубенского, ГБОУ ВПО Красноярский
государственный медицинский университет им. проф. В.Ф. Войно-Ясенецкого, г.
Красноярск.
Источник
- Консервативная терапия
Вентральная грыжа – это выход органов за пределы брюшной полости в области послеоперационного дефекта. Термин «вентральная грыжа» в последнее время используют все реже, чаще такие образования называют послеоперационными, что больше отражает механизм развития патологии. Чтобы избавиться от патологии понадобится операция (герниопластика).
Вентральная грыжа образуется как одно из поздних послеоперационных осложнений
Почему возникает
Послеоперационная (вентральная) грыжа – это выход брюшины и внутренних органов за границы брюшной полости в области послеоперационного рубца. Органы выходят не через естественное отверстие, а через послеоперационный дефект передней брюшной стенки.
Это частое осложнение лапаротомических операций – удаления аппендикса, желчного пузыря, матки и других внутренних органов. В большинстве случаев выпячивание формируется в восстановительном периоде после экстренных операций, реже – после плановых.
Единственной причины, которая бы приводила к развитию патологии, не существует. Играет роль комбинация факторов – местных и общих.
Местные причины
Местные факторы связаны с изменениями в области послеоперационной раны:
- нерациональный выбор оперативного доступа (большой разрез);
- некачественное ушивание раны (недостаточное сопоставление краев, избыточное натяжение, неправильный выбор шовного материала);
- постановка дренажей;
- инфицирование раны;
- снижение регенерации.
Общие причины
На развитие болезни влияют и общие факторы, которые связанные с состоянием пациента:
- отягощенная наследственность;
- патологические состояния, которые приводят к повышению внутрибрюшного давления – хронические запоры, длительный кашель, беременность;
- ожирение;
- заболевания, при которых снижаются регенераторные способности тканей (заживление) – сахарный диабет, сердечно-сосудистая патология, авитаминоз, гипопротеинемия, анемия.
На развитие болезни может влиять как один фактор, так и сразу несколько. Причем сочетание нескольких факторов повышает вероятность несостоятельности швов и формирования выпячивания.
Лечение
Если после врачебного обследования диагностирована послеоперационная грыжа брюшной полости что делать? Алгоритм действий зависит от многих факторов – размеров грыжи, наличия ущемления и состояния близлежащих тканей, общего состояния здоровья пациента.
Самым радикальным и эффективным способом лечения послеоперационной грыжи является проведение повторной операции (герниопластики), направленной на укрепление брюшной стенки в области рубца. Подобный способ предотвратит рецидивы и избавит от возможных осложнений в будущем.
Виды операции герниопластики
Ушивание грыжевого отверстия
Самая простая и быстрая операция для устранения вентральной грыжи – это ушивание дефекта путем наложения внахлест мышц, расположенных по краям отверстия. Перед ушиванием проводят обязательное вправление грыжевого содержимого в брюшную полость. Операция проводится только если размер грыжевых ворот не превышает 5 см, в области раны нет воспалительных и иных патологических изменений. Метод имеет недостаток – возможность повторного возникновения грыжи в том же месте (появление рецидива).
Послеоперационная грыжа брюшной полости операция герниопластики без натяжения
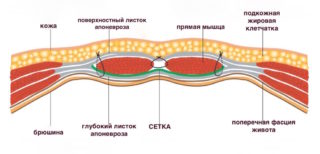
Метод используется в большинстве случаев вентральных грыж. Ткани в области грыжевого отверстия дублируют сетчатым имплантом. Материал не вызывает аллергических реакций. Лоскут импланта необходимого размера, как заплатка, подшивается к тканям вокруг грыжи (мышцам, апоневрозу). Благодаря своей структуре, имплант крепко срастается с окружающими тканями и значительно увеличивает прочность брюшной стенки там, где ранее была грыжа. Применение сетки позволяет избежать излишнего натяжения брюшной стенки в области рубца, что способствует лучшему заживлению и позволяет избежать рецидивов в дальнейшем.
Лапароскопическая герниопластика
Это операция, при которой хирурги подводят сетчатый имплант к грыжевому дефекту через 2-3 мини-разреза, длиной всего в пару сантиметров. Данная модификация герниопластики обладает всеми преимуществами лапароскопии: быстрое восстановление больного после операции, минимальные рубцы после вмешательства и малая травматичность.
Квалифицированные хирурги нашей клиники всегда правильно и адекватно подберут самые оптимальные способы лечения послеоперационной грыжи или же дадут подробные рекомендации по лечению послеоперационной грыжи без операции. Такие безоперационные способы есть в арсенале врачей и, в ряде случаев, они способны временно улучшить состояние пациента и предотвратить осложнения и прогрессирование заболевания. Но навсегда вылечиться от вентральной грыжи поможет только операция герниопластики.
Лечение без операции
Если доктор принимает решение по каким-либо причинам отложить операцию герниопластики, для предотвращения увеличения грыжи и появления осложнений пациентам рекомендуются следующие мероприятия:
- Ношение бандажа – это временная мера. Бандаж (широкая лента из эластичной ткани снимет часть нагрузки с мышц брюшного пресса) применим только в начальных стадиях развития грыж.
- Избегать физических нагрузок, так как при них увеличивается внутрибрюшное давление и происходит увеличение грыжевого дефекта и размера выпячивания.
- Следить за функциями кишечника, избегать запоров и метеоризма (вздутия кишечника), так как они тоже увеличивают давление внутри брюшной полости.
Послеоперационная грыжа: диета предусматривает ограничение по количеству одновременно принимаемой пищи (есть нужно малыми порциями, но чаще). Нельзя есть продукты, вызывающие повышенное газообразование – капусту, бобовые, жирную, пряную и острую пищу, газированные и алкогольные напитки. Также следует избегать продуктов, способствующих возникновению запоров – мучных и хлебобулочных изделий из муки высшего сорта, кондитерских изделий, насыщенных мясных бульонов, риса, крепкого чая и кофе, вяжущих фруктов и ягод.
Классификация
Вентральные грыжи характеризуются разнообразными размерами, формой, локализацией. Клиническая картина отличается в зависимости от наличия осложнений, состава грыжевого содержимого. Наличие такого большого разнообразия патологии затрудняет создание единственной классификации. Различают следующие разновидности патологии:
- По локализации: срединные (нижние, верхние) и боковые (правосторонние и левосторонние, нижние и верхние).
- По величине: малые, средние, обширные, гигантские.
- По составу грыжевого мешка: петли тонкого кишечника, большой сальник, желудок, мочевой пузырь.
- По наличию осложнений: ущемленная, перфорирующая, с признаками острой кишечной непроходимости.
- По вправимости: вправимая, невправимая.
Общая информация
Краткое описание
Одобрен Объединенной комиссией по качеству медицинских услуг Министерства здравоохранения Республики Казахстан от «29» марта 2019 года Протокол №60
Грыжа брюшной стенки – это врожденный или приобретенный дефект мышечно-апоневротической целостности брюшной стенки, который дает возможность для выпячивания через него любого образования, которое в нормальных условиях здесь не происходит.
Название протокола: Вентральная грыжа
Код(ы) по МКБ 10:
| МКБ-10 | |
| Код | Название |
| К43 | Грыжа передней брюшной стенки. Включены: грыжа надчревная, послеоперационная. Исключена: паховая грыжа (40) |
| К43.0 | Грыжа передней брюшной стенки с непроходимостью без гангрены. |
Грыжа передней брюшной стенки: (вызывающая непроходимость, ущемленная, невправимая) без гангрены. Странгуляционная грыжа.
Дата разработки / пересмотра протокола: 2013 год (пересмотр 2020 г.)
Сокращения, используемые в протоколе:
| К43.1 | Грыжа передней брюшной стенки с гангреной. Гангренозная грыжа передней брюшной стенки. |
| К43.9 | Грыжа передней брюшной стенки без непроходимости или гангрены. |
| ВГ | – | вентральная грыжа |
| ГПБС | – | грыжа передней брюшной стенки |
| КТ | – | компьютерная томография |
| МРТ | – | магнитно-резонансная томография |
| ПГ | – | послеоперационная грыжа |
| СИАГ | – | синдром интраабдоминальной гипертензии (компартмент синдром) |
| УЗИ | – | ультразвуковое исследование |
| IPOM | – | intraperitoneal onlay mesh |
| CST | – | component separation technique |
Пользователи протокола: хирурги.
Категория пациентов: взрослые.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). Результаты, которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
| GPP | Наилучшая клиническая практика. |
Клинические проявления
В большинстве случаев единственный симптом патологии – наличие выпячивания в области послеоперационного рубца на передней стенке живота. Такое образование имеет следующие характеристики:
- локализуется в месте шва;
- увеличивается в положении стоя;
- увеличивается при кашле, натуживании, физической нагрузке;
- уменьшается или исчезает в горизонтальном положении;
- при неосложненном течении легко вправляется обратно.
Второй по частоте встречаемости признак болезни – боль. Поначалу боль имеет ноющий и тянущий характер, усиливается при физической нагрузке. Со временем боль может становиться резкой и постоянной, особенно при невправимости.
Остальные симптомы развиваются реже и зависят от того, какой орган входит в содержимое грыжевого мешка.
| Содержимое грыжевого мешка | Дополнительные симптомы |
| Петли кишечника | Боль носит ограниченный характер, появляется запор и метеоризм. При длительном течении болезни могут развиваться признаки интоксикации. |
| Желудок | Характерно появление изжоги и отрыжки, периодической рвоты, чувства тяжести после еды. |
| Большой сальник | Боль менее интенсивная, распространяется на всю переднюю стенку живота. |
| Мочевой пузырь | Помимо выпячивания появляются дизурические симптомы (учащенное или болезненное мочеиспускание). |
Послеоперационный период
Благодаря современным методам лечения реабилитационный период после лапароскопической операции значительно сокращен, срок пребывания в клинике составляет 1-6 дней. Однако уже в первые сутки пациент может ходить, ему разрешается принимать жидкую пищу. И хотя восстановительный период зависит от множества факторов, пациент, как правило, через неделю может возвратиться к привычному образу жизни. Нужно учесть, что после проведенной операции больной должен носить специальный бандаж, тем более после иссечения послеоперационной грыжи большого размера. Также от пациента требуется неукоснительное соблюдение рекомендаций по питанию, разумная физическая активность, нормализация веса.
Как поставить диагноз
При выявлении выпячивания нужно обратиться к хирургу. Постановка диагноза обычно не вызывает трудностей, учитывается клиническая картина и анамнез (проведенное ранее оперативное вмешательство). При физикальном обследовании врач обращает внимание на следующие изменения:
- послеоперационный рубец;
- выпячивание – его размер, форму, вправимость;
- состояние кожи вокруг рубца (могут быть признаки дерматита);
- консистенция грыжевого содержимого, края грыжевых ворот и размер грыжи (при пальпации);
- симптом кашлевого толчка.
В большинстве случаев этого достаточно для постановки диагноза.
Иногда показано проведение дополнительного обследования – ультразвукового исследования (УЗИ), обзорной и контрастной рентгенографии. Эти методы назначаются не только для подтверждения диагноза, но и для исключения других заболеваний.
Вентральная грыжа: операция лапароскопическим методом
Для проведения вмешательства хирург производит несколько проколов брюшной стенки. Для этого делаются небольшие разрезы, которые не травмируют мышечную часть, а только кожу. Этот факт благоприятно влияет на послеоперационный период, значительно сокращая его, и не доставляет болевых ощущений, что особенно важно для всех пациентов.
Проколы производятся хирургом специальным инструментарием – троакаром. По нему вводится в брюшную полость лапароскоп, к которому подключен источник света и передатчик изображения на монитор. Таким образом, специалист наблюдает за своими движениями изнутри тела.
С помощью дополнительных троакаров вводятся инструменты для выполнения операции. Через один троакар проводится зажим для захвата ткани, которым устанавливается сетчатый имплантат. Другим – закрепляется синтетическая сетка швами или специальными скобками.
Операция длится около 1 часа под общим наркозом. Пациент находится в стационаре 1-2 дня под полным контролем медицинского персонала во избежание непредвиденных осложнений и реакций организма.
Как лечить патологию
Основной метод лечения – оперативное удаление грыжи с последующей пластикой. При наличии противопоказаний к операции применяется консервативное лечение. Оно направлено не столько на излечение от болезни, как на профилактику осложнений.
Консервативная терапия
Консервативное лечение проводится при отказе пациента от операции или наличии противопоказаний. Противопоказанием к хирургическому лечению может быть беременность, тяжелые заболевания сердца, дыхательной системы, нарушение свертывания крови.
В чем заключается консервативное лечение:
- Ношение специального высокого бандажа.
- Укрепление мышц пресса (лечебная физкультура).
- Исключение тяжелой физической нагрузки.
- Нормализация массы тела при ожирении.
- Соблюдение диеты, направленной на предотвращение запоров (употребление клетчатки и злаковых, 1,5 л воды в день).
- Лечение заболеваний, которые проявляются хроническим кашлем.
Консервативное лечение может применяться в качестве подготовки к операции.
Хирургическое вмешательство
Проведение операции по удалению грыжи показано всем пациентам при отсутствии противопоказаний. При неосложненном течении назначается плановое хирургическое вмешательство (через 6–12 месяцев после развития патологии).
При ущемлении грыжи или развитии острой кишечной недостаточности проводится ургентная операция.
Операция может быть открытой или лапароскопической. Выбор тактики зависит от вправимости грыжи, ее размера, наличия воспалительных изменений. В большинстве случаев хирургическое вмешательство проводится под наркозом, редко под местной анестезией (при небольшом размере выпячивания).
Операция состоит из двух этапов:
- Иссечение грыжевого мешка.
- Закрытие дефекта местными тканями или синтетическим протезом.
3Диагностические мероприятия
Диагностирует заболевание хирург, проводится внешний осмотр. Врач осматривает паховую зону. В правой или левой части (реже в обеих) обнаруживается выпячивание. Оно может быть небольшого размера, у детей младенцев обнаружить его не всегда легко из-за маленьких размеров и развитого подкожного жира.
Выпячивание плотное, при пальпации возникают болевые ощущения. При изменении положения или кашле, грыжа не меняет своей формы, кроме того, при поворотах она может уплотняться. В области грыжи могут быть покраснения или припухлость.
Ущемление паховой грыжи не поддается вправлению.
Затруднения диагностирования могут возникнуть, если в грыжевом мешке оказываются яичник или маточная труба (это встречается при ущемлении у женщин и девочек). Эти органы очень быстро поддаются некротизации (в течение нескольких часов). Из-за этого при прикосновении возникает резкая боль. По этой причине представительниц женского пола сразу отправляют на операцию.
Диагностика маленьких детей тоже имеет свои особенности. При осмотре они испытывают резкую боль, вследствии чего громко плачут, могут испытывать болевой шок, сучат ножками. Это происходит из-за особенностей физиологии. У маленьких детей ускоренный кровоток в кишечнике, из-за чего при пальпации болевой синдром сильней, чем у взрослых.
Возможные осложнения и последствия
Наличие послеоперационной грыжи крайне отрицательно сказывается на качестве жизни человека. Эта патология также становится причиной снижения трудовой деятельности. Послеоперационная или парастомальная грыжа представляет собой не только косметический дефект, но и опасную патологию. Без своевременного и грамотного лечения она грозит развитием серьезных осложнений.
- ущемление;
- копростаз – затвердение и скопление каловых масс в кишечнике;
- непроходимость кишечника;
- перфорация – образование отверстий во внутренних органах.
Ущемление грыжевого мешка после оперативного вмешательства, пожалуй, самая опасная и тяжелая патология, которая относится к экстренным случаям и требует немедленной операции. Грыжа, заключенная между воротами, невправимая, в мешке заключены части внутренних органов, которые плохо снабжены кровью.
Информация
Источники и литература
- Протоколы заседаний Объединенной комиссии по качеству медицинских услуг МЗ РК, 2018
- 1. Tanaka E. Y. et all. A computerized tomography scan method for calculating the hernia sac and abdominal cavity volume in complex large incisional hernia with loss of domain. Hernia.February 2010, Volume 14, Issue 1, pp 63-69. 2. Kharitonov S.V., Kuznetsov N.A., Aronov L.S., Gafarov U.O., Povarikhina O.A. Abdominal compartment syndrom in hernia surgery // Bulletin of the International Scientific Surgical Association. – Vol. 2, N.1, – 2007. – P. 110-112. 3. Pring CM, Tran V, O’Rourke N, Martin IJ. Laparoscopic versus open ventral hernia repair: a randomized controlled trial. Australian and New Zealand Journal of Surgery 2008;78(10):903-6. Sauerland S, Walgenbach M, Habermalz B, Seiler CM, Miserez M. Laparoscopic versus open surgical techniques for ventral or incisional hernia repair. Cochrane Database of Systematic Reviews 2011, Issue 3. Art. No.: CD007781. 4. Sauerland S, Walgenbach M, Habermalz B, Seiler CM, Miserez M. Laparoscopic versus open surgical techniques for ventral or incisional hernia repair. Cochrane Database of Systematic Reviews 2011. 5. Muysoms, F. E. M. Miserez, F. Berrevoet et all. >
Источник