Все грыжи классификация клиника диагностика


Внутренние грыжи – перемещение органов брюшной полости в карманы, щели и отверстия париетальной брюшины или в грудную полость.
Грыжевыми воротами могут быть: двенадцатиперстно-тощекишечная ямка, ретродуоденальная ямка, карманы брюшины в области слепой кишки (recessus ileocaecalis superior et inferior, recessus retrocaecalis) или в области брыжейки сигмовидной ободочной кишки (recessus intersigmoideus). Также — не ушитые во время операции щели в брыжейках, большом сальнике.
Классификация. Выделяют — внутрибрюшные и диафрагмальные. Диафрагмальные грыжиделят по происхождению на травматические и нетравматические. Они могут быть ложными, при этом органы брюшной полости, не покрытые листком брюшины, смещаются в грудную полость через врожденные дефекты диафрагмы, и истинными. Последние возникают в слабых зонах диафрагмы при повышении внутрибрюшного давления. При этом органы брюшной полости или предбрюшинная жировая клетчатка выходят в средостение или плевральную полость. Выделяют ретрокостостернальные грыжи (справа — Морганьи, слева -Ларрея), пояснично-реберные грыжи (Бохдалека), ретростернальные грыжи. Больных обычно беспокоят диспепсические явления (клиническая картина язвенной болезни, холецистопанкреатита, колита) и боль стенокардического характера.
Клиника. Наиболее характерным являются повторяющиеся приступы болей в эпигастрии с чувством полноты и распирания. Могут быть схваткообразные боли различной периодичности и остроты. Боли м.б.: тупые, коликообразные, схваткообразные, жестокие, судорожноподобные, нестерпимые. Рвота, тошнота, отрыжка, запор, усиленная перистальтика могут быть, но не постоянны.
Диагностика. Чаще диагностируются интраоперационно, фиксируя «неправильность» расположения петель кишечника. Дифференциальная диагностика с заворотом, новообразованием, сращениями между петлями кишок. Помогает исследование как в положении лежа, так и стоя.
Лечение. Лапаротомия. Осмотрительное рассечение грыжевых ворот, иссечение грыжевых ворот и ушивание грыжевого кармана.
182. Грыжи пищеводного отверстия диафрагмы. Клиника. Диагностика. Дифференциальная диагностика. Грыжа пищеводного отверстия диафрагмы – это смещение через пищеводное отверстие диафрагмы в заднее средостение органа брюшной полости. У пациентов с грыжей такого типа наблюдается прогрессивное ухудшение функций в области перехода пищевода в желудок, в той части, где имеется грыжа. Это происходит потому, что при наличии грыжи мышечная часть диафрагмы, которая в норме обеспечивает за счет внешнего давления нормальную работу нижнего пищеводного сфинктера, отодвигается от него, что приводит к снижению тонуса сфинктера.С другой стороны наличие грыжи пищеводного отверстия диафрагмы предрасполагает к развитию гастроэзофагеального рефлюкса, при котором происходит заброс кислоты из желудка.
Клиника.
-Боли в груди, в том числе давящие
-Изжога.
-Затруднение глотания – дисфагия.
-Кашель
-Отрыжка.
-Частые приступы икоты.
-Боль. Может ощущаться не только в груди, но и в животе. Возникает, когда желудок смещается в грудную полость через узкое пищеводное отверстие диафрагмы
-Интенсивные боли могут быть вызваны при развитии осложнения фиксированной грыжи пищеводного отверстия диафрагмы, когда нарушается кровоснабжение той части желудка,
которая находится в грудной полости (ущемленная грыжа пищеводного отверстия диафрагмы).
Классификация.
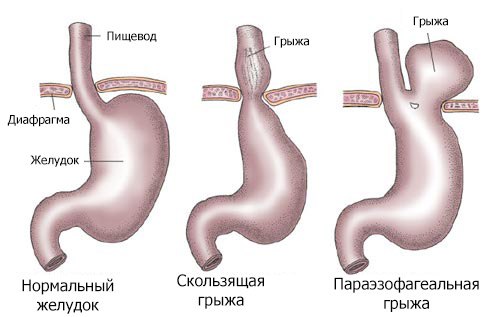
1. Скользящие грыжи. Кардиальный отдел желудка перемещается выше диафрагмы по оси пищевода и принимает участие в образовании стенки грыжевого мешка.
2. Параэзофагеальные грыжи. Кардия остается на месте, в пределах брюшной полости, а через пищеводное отверстие диафрагмы рядом с пищеводом происходит смещение в средостение желудка или кишечника. В отличие от скользящих грыж при параэзофагеальных грыжах возможно развитие ущемления.
Диагностика.Симптомы грыжи пищеводного отверстия диафрагмы имеют сходство с симптомами заболеваний сердца. Поэтому полное обследование включает диагностику дыхательной, сердечно-сосудистой и пищеварительной систем.
Основные методы обследования:
· Электрокардиография (ЭКГ) для исключения заболеваний сердца.
· Рентгенография органов грудной полости для исключения наличия пневмонии или других заболеваний легких, способных вызвать сходные симптомы.
· Анализ крови (помогает обнаружить или исключить наличие анемии, инфекции или заболеваний сердца, поджелудочной железы, печени).
· Другие методы исследования дыхательной и сердечно-сосудистой систем при необходимости.
Дополнительные методы обследования:
1. Рентгеноконтрастное полипозиционное исследование с барием верхних отделов пищеварительного тракта.
2. Эндоскопическое исследование (при необходимости – с биопсией) для исключения наличия язв пищевода или опухоли.
183. Какие причины развития грыжи пищеводного отверстия диафрагмы?
Чаще всего это — повышенная эластичность тканей ограничивающих пищеводное отверстие диафрагмы, связки между диафрагмой и пищеводом, одной из ножек диафрагмы. Повышенная эластичность отверстия диафрагмы может быть врожденной. Иногда встречается аномалия развития — так называемый «короткий пищевод с грудным желудком», но чаще грыжа возникает в течение жизни пациента под воздействием условий, способствующих повышению внутрибрюшного давления. Это тяжелый физический труд, ожирение, асцит (накопление жидкости в брюшной полости), эндокринные заболевания, неправильная осанка, сутулость,запор (что вызывает повышение внутрибрюшного давления при натуживании во время акта дефекации), упорный кашель, наследственная предрасположенность, курение,врожденные дефекты развития. Иногда к грыже пищеводного отверстия диафрагмы приводит беременность. Имеет значение ослабление и истончение связок и соединительной ткани с возрастом. В начале заболевания смещение органов полости живота в грудную полость возникает периодически, под воздействием физических нагрузок, кашля, рвоты, переедания и т.д. Затем такое выпадение становится более частым или постоянным.
184. Какой механизм развития грыжи пищеводного отверстия диафрагмы?
Слабость связочного аппарата пищеводного отверстия диафрагмы развивается с увеличением возраста человека в связи с инволютивными (обратного развития) процессами, поэтому грыжа пищеводного отверстия диафрагмы наблюдается преимущественно у пациентов старше 60 лет. В соединительных структурах, укрепляющих пищевод в отверстии диафрагмы, происходят дистрофические изменения, они теряют эластичность, атрофируются. Такая же ситуация может сложиться у нетренированных, астенизированных людей, а также у лиц, имеющих врожденную слабость соединительнотканных структур (например, плоскостопие, синдром Марфана, и др.).
Вследствие дистрофических инволютивных процессов в связочном аппарате и тканей пищеводного отверстия диафрагмы происходит значительное его расширение, и образуются «грыжевые ворота», через которые абдоминальный отдел пищевода или прилегающая часть желудка могут проникать в грудную полость. Повышение внутрибрюшного давления играет огромную роль в развитии грыжи пищеводного отверстия и может рассматриваться в ряде случаев как непосредственная причина заболевания. Высокое внутрибрюшное давление способствует реализации слабости связочного аппарата и тканей пищеводного отверстия диафрагмы и проникновению абдоминального отдела пищевода через грыжевые ворота в грудную полость. Повышение внутрибрюшного давления наблюдается при резко выраженном метеоризме, беременности, неукротимой рвоте, сильном и упорном кашле, асците, наличии в брюшной полости больших опухолей, резком и продолжительном напряжении мышц передней брюшной стенки, тяжелых степеней ожирения.
Дискинезии пищеварительного тракта, в частности пищевода, широко распространены среди населения. При гипермоторных дискинезиях пищевода продольные его сокращения вызывают тракцию пищевода кверху и могут таким образом способствовать развитию грыжи пищеводного отверстия диафрагмы, особенно при наличии слабости его тканей. Функциональные заболевания пищевода наблюдаются очень часто при язвенной болезни желудка и двенадцатиперстной кишки, хроническом холецистите, хроническом панкреатите и других заболеваниях системы пищеварения. Возможно поэтому при названных заболеваниях часто наблюдаются грыжи пищеводного отверстия диафрагмы.
Известны триада Кастена (грыжа пищеводного отверстия диафрагмы, хронический холецистит, язвенная болезнь двенадцатиперстной кишки) и триада Сайнта (грыжа пищеводного отверстия диафрагмы, хронический холецистит, дивертикулез толстой кишки).
Тракционный механизм образования грыжи пищеводного отверстия диафрагмы имеет значение при таких заболеваниях пищевода, как химические и термические язвы пищевода, пептическая эзофагеальная язва, рефлюкс-эзофагит и др. При этом происходит укорочение пищевода в результате рубцово-воспалительного процесса и тракция его кверху.
В процессе развития грыжи пищеводного отверстия диафрагмы отмечается последовательность проникновения в грудную полость различных отделов пищевода и желудка — вначале абдоминального отдела пищевода, затем кардии и далее верхнего отдела желудка. В начальных стадиях грыжа пищеводного отверстия диафрагмы бывает скользящей (временной), т. е. переход абдоминальной части пищевода в грудную полость происходит периодически, как правило, в момент резкого повышения внутрибрюшного давления. Как, правило, смещение абдоминального отдела пищевода в грудную полость способствует развитию слабости нижнего пищеводного сфинктера и, следовательно, гастроэзофагеального рефлюкса и рефлюксэзофагита.
185. Какие существуют виды грыж пищеводного отверстия диафрагмы?
Различают следующие три варианта:
1. Скользящая (аксиальная, осевая) грыжа. Она характеризуется тем, что абдоминальная часть пищевода, кардия и фундальная часть желудка могут через расширенное пищеводное отверстие диафрагмы свободно проникать в грудную полость и возвращаться обратно в брюшную полость (при перемене положения больного). Их подразделяют на: пищеводные, кардиальные, кардиофундальные, гигантские(субтотальные и тотальные желудочные). Также они м.б. фиксированными и нефиксированными. По этиологическому фактору: тракционные, пульсионные и смешанные.
2. Параэзофагеальная грыжа. При таком варианте конечная часть пищевода и кардия остаются под диафрагмой, но часть фундального отдела желудка проникает в грудную полость и располагагается рядом с грудным отделом пищевода (параэзофагеально). Подразделяют на: кишечные, кишечно-желудочные, сальниковые.
3. Смешанный вариант грыжи. При смешанном варианте грыжи наблюдается сочетание аксиальной и параэзофагеальной грыж.
Существует также классификация грыжи пищеводного отверстия диафрагмы (ГПОД) в зависимости от объема приникновения желудка в грудную полость (И.Л. Тегер,
А.А. Липко, 1965 г.). В основе этой классификации лежат рентгенологические проявления заболевания.
Выделяют три степени грыжи:
• ГПОД I степени — в грудной полости (над диафрагмой) находится абдоминальный отдел
пищевода, а кардия — на уровне диафрагмы, желудок приподнят и непосредственно прилежит к диафрагме.
• ГПОД II степени — в грудной полости располагается абдоминальный отдел пищевода, а непосредственно в области пищеводного отверстия диафрагмы — уже часть желудка;
• ГПОД III степени — над диафрагмой находятся абдоминальный отдел пищевода, кардия и часть желудка (дно и тело, а в тяжелых случаях даже и антральный отдел).
186. Какие жалобы больных наблюдаются при грыжи пищеводного отверстия диафрагмы?
Клинические проявления скользящих грыж пищеводного отверстия диафрагмы обусловлены расстрой ством клапанной функции кардии и возникающим в этой связи желудочно-пищеводным рефлюксом. Характерными симптомами заболевания являются боли, изжога, срыгивания, отрыжка воздухом и дисфагия.
Основная локализация болей — эпигастрий, мечевидный отросток и загрудинная область. Боли могут быть различной интенсивности, но, как правило, они усиливаются после еды, в положении лежа и при физической нагрузке. Боли при этих грыжах нередко иррадиируют в спину, в левое плечо и руку, как при стенокардии, что может быть причиной диагностических ошибок.
Как и боли, изжога появляется после еды, а также при перемещениях тела, способствующих желудочно-пищеводному рефлюксу. Боли и изжога ослабевают при переходе больного в вертикальное положение, при ходьбе, после приема соды, молока.
Дисфагия при этом заболевании отличается непостоянством. Она проявляется в основном при обострении эзофагита и имеет доброкачественный характер на протяжении многих лет.
Кроме указанных характерных признаков заболевания могут наблюдаться и такие симптомы, как рвота и тошнота, икота, повышенное слюноотделение, горечь во рту, охриплость голоса и др.
187. Какие объективные проявления грыжи пищеводного отверстия диафрагмы?
При рентгенолог. иссл-и при скользящих грыжах- продолжение складок слизистой оболочки кардиального отдела желудка выше диафрагмы, наличие или отсутствие укорочения пищевода, развернутый угол Гисса, высокое впадение пищевода в желудок, уменьшение газового пузыря, рефлюкс контрастного вещества из желудка в пищевод.
При параэзофагеальных грыжах во время рентгеноскопии грудной клетки выявляют в заднем сред-и на фоне тени сердца округлое просветление, иногда с уровнем жидкости.
188. Какие осложнения могут возникать при грыжи пищеводного отверстия диафрагмы?
Осложнения. Скользящие грыжи пищеводного отверстия чаще всего осложняются рефлюкс-эзофагитом, который рассматривается и как проявление этих грыж, и как осложнение (гастроэзофагеальная рефлюксная болезнь).
К другим осложнениям этого заболевания относятся: пептические язвы пищевода, перфорации пищевода, стриктуры пищевода, кровотечения из пищевода или грыжевой части желудка, рубцово-воспалительное укорочение пищевода, пищевод Баррета (замещение многослойного плоского эпителия пищевода метаплазированным однослойный цилиндрическим эпителием желудка или тонкой кишки). Пищевод Баррета является предраковый заболеванием.
189. С какими заболеваниями следует проводить диф.диагностику при грыжи пищеводного отверстия диафрагмы?
Дифференциальную диагностику скользящих грыж пищеводного отверстия проводят с другими видами диафрагмальных грыж, с рубцовой стриктурой пищевода, раком пищевода, синдромом портальной гипертензии, язвенной и желчнокаменной болезнями, стенокардией.
190. На чем основано консервативное лечение грыжи пищеводного отверстия диафрагмы?
Основными направлениями консервативной терапии этой патологии являются:
• меры по предотвращению желудочно-пищеводного рефлюкса;
• подавление кислотно-пептического фактора желудочного сока;
• устранение нарушений моторики пищевода и желудка;
• лечение рефлюкс-эзофагита.
Важным условием лечения является соблюдение больными общего и диетического режима. Им противопоказаны тяжелая физическая работа, ношение тугих поясов, бандажей, повышающих внутрибрющное давление. Больной должен спать с приподнятым головным концом кровати. Показана механически и химически щадящая диета, дробное (5-6 раз в день) питание. Последний раз больной должен принимать пищу за 3-4 ч. до сна. Противопоказано курение, злоупотребление алкоголем, кофе (они снижают тонус нижнего пищеводного сфинктера). Назначают ощелачивающие, обвалакивающие, вяжущие средства, местноанестезирующие препараты, спазмолитики, антациды, церукал, седативные средства и витамины.
191. Какие показания к хирургическому лечению грыжи пищеводного отверстия диафрагмы?
Хирургическое лечение при скользящей грыже ПОД показано при кровотечении, развитии пептической стриктуры пищевода, а также при безуспешности длительной консервативной терапии, у больных с выраженными симптомами рефлюкс-эзофагита, сопровождающемся кровотечением, анемией, язвенным эзофагитом,при гигантской (субтотальной и тотальной) желудочной грыже, при сочетании скользящей хиатальной грыжи с другими заболеваниями верхнего отдела пищеварительного тракта, требующими хирургического лечения (холелитиаз, язвенная болезнь и др.). . А также при осложнениях.
При параэзофагеальных грыжах всем больным показано хирургическое лечение в связи с возможностью развития ее ущемления.
192. В чем суть оперативных вмешательств при грыжи пищеводного отверстия диафрагмы?
Что касается сущности оперативных вмешательств, применяющихся для устранения скользящих грыж, то они направлены прежде всего на восстановление замыкательной функции кардиального отдела желудка и закрытие грыжевого дефекта. Наиболее удачным вариантом решения этой задачи считается операция фундопликации по Ниссену: создание из дна желудка манжеты на 360° вокруг кардиального отдела пищевода и фиксация ее к ушитым ножкам диафрагмы . Эта операция может выполняться и лапароскопическим способом. При ущемленных грыжах больных оперируют так же как при других диафрагмальных грыжах.
Дата добавления: 2016-10-30; просмотров: 1054 | Нарушение авторских прав | Изречения для студентов
Читайте также:
Рекомендуемый контект:
Поиск на сайте:
© 2015-2020 lektsii.org — Контакты — Последнее добавление
Источник
Существует несколько классификаций грыж. Говоря о любой из разновидностей данной патологии, подразумевают выпячивание внутреннего органа или его фрагмента через естественные или аномально сформированные отверстия. Без лечения любые грыжевые образования могут привести к серьезным последствиям.
Причины заболевания
Формирование грыжи живота происходит из-за ослабления мускулатуры. К появлению патологии нередко приводят врожденные дефекты строения организма. Спровоцировать проблему могут различные факторы. Чаще всего грыжа живота появляется:
- после полостной операции на брюшных органах в местах формирования рубцовой ткани;
- в послеродовой период из-за растяжения тканей и ослабления мышц пресса у женщины;
- на фоне заболеваний желудочно-кишечного тракта;
- в случае резкого изменения веса (набора или снижения массы тела);
- при малоактивном образе жизни и отсутствии физических нагрузок;
- в силу возрастной атрофии мышечных тканей.
Основные симптомы
Ткани, которые выпячиваются за пределы своей полости, со временем деформируются и покрываются плотной оболочкой, из-за чего грыжа увеличивается. Самым распространенным симптомом, который свидетельствует о развитии данной патологии, является визуально заметное выпячивание на животе. Оно может напоминать бугорок, шишку, опухоль. При надавливании и в состоянии покоя образование может полностью пропадать, а при минимальной нагрузке, чихании, кашле или во время акта дефекации – увеличиваться в размере.

Грыжи живота
Классификация нарушений мускульной сетки в виде патологического выпячивания фрагментов внутренних органов основывается на различных критериях. В первую очередь образования различают по локализации. На сегодняшний день известна наиболее распространенная классификация грыж:
- паховые;
- диафрагмальные;
- пупочные.
Отличаются патологии и по типу приобретения. Классификация грыжи живота подразумевает образование, являющееся врожденным, приобретенным или возникнувшим после перенесенной операции. По содержимому различают выпячивания однокамерного и многокамерного типа. Медики используют и другие классификации грыж, которые определяются характером патологии и частотой рецидивов. Также грыжевые мешки бывают:
- вправимыми;
- невправимыми;
- ущемленными;
- перфоративными;
- вызывающими кишечную непроходимость.
Другой вид классификации грыж базируется на ширине грыжевых ворот. Данный показатель обозначается следующим образом:
- если грыжа до 5 см – W1;
- если 5-10 см – W2;
- от 10 до 15 см – W3;
- более 15 см – W4.
Точно так же латинской литерой R обозначаются рецидивы формирования грыжи, а цифры рядом с буквой говорят о том, каким по счету является рецидив.
Как распознать заболевание
Вне зависимости от классификации брюшные грыжи на ранних стадиях имеют одну характерную особенность: во время пальпации стенки живота выпячивание будет ощущаться только при напряжении мышц пресса. В моменты, когда человек полностью расслаблен, образование пропадает, но, несмотря на это, больной все равно испытывает тянущую, ноющую боль в месте формирования грыжевого мешка.

Если у пациента возникло подозрение на появление грыжи, не стоит откладывать визит к хирургу. Для подтверждения диагноза придется пройти медицинское обследование, хотя опытный врач способен определить наличие или отсутствие данного заболевания с точностью до 99 % при первом же осмотре. Методом пальпации хирург прощупывает брюшную стенку. Специалист может попросить пациента покашлять, чтобы обнаружить выпячивание. Область поражения врач определяет путем простукивания.
Если же постановка диагноза вызывает затруднения, хирург назначит:
- анализы крови;
- КТ и УЗИ органов брюшной полости;
- перитонеорентгенографию;
- лапароскопию.
Особенности пупочной грыжи
К классификации грыж передней брюшной стенки относятся патологические образования, возникнувшие в околопупочной области. Для данного заболевания характерно выпячивание околопупочного кольца. Пупочные грыжи бывают врожденными, то есть сформированными внутриутробно, и приобретенными.
У новорожденных и малышей первого года жизни такая проблема является весьма распространенной. Детям, как правило, лечение назначают консервативное. Суть терапии заключается в регулярном проведении манипуляций, направленных на вправление грыжевого мешка. Если же пупочное выпячивание провоцирует серьезные осложнения или в околопупочное кольцо оказывается вовлеченным обширный участок поражения, назначают операцию.
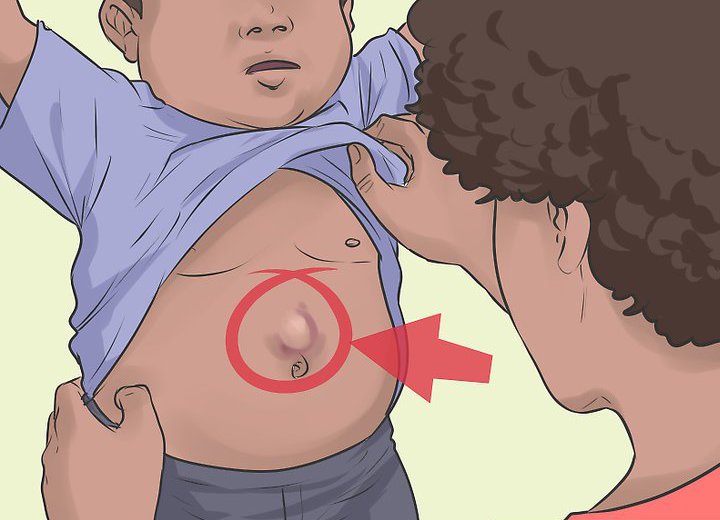
Хирурги отмечают отдельную классификацию грыж брюшной стенки. Так, например, врожденные выпячивания могут быть эмбриональными или зародышевыми. Грыжи, которые развиваются у взрослых, разделяют по типу поражения мышц брюшного пресса. Они бывают прямыми (подразумевается выпячивание в области пупка) и косыми, локализующимися под или над пупочным кольцом.
Что такое диафрагмальная грыжа
Второе название этого заболевания – грыжа пищеводного отверстия диафрагмы. Для этого типа заболевания характерно смещение органов брюшной полости (верхнего отдела желудка, нижнего отдела пищевода, кишечника, селезенки, левой доли печени, участка большого сальника) к диафрагме.
Классификация грыж данного типа создана с учетом типа происхождения. Диафрагмальные образования бывают травматическими и нетравматическими. В свою очередь, последние разделяются на ложные, которые появляются при недоразвитии диафрагмальной перегородки, и истинные, формирующиеся на участках с низким мускульным тонусом. Стоит отметить, что при ложных грыжах не зарастает промежуток между грудным и брюшным отделами, за счет чего подкожно-жировая клетчатка или внутренней орган проникает из одной части в другую. В отличие от истинных, ложные грыжи не сопровождаются появлением грыжевого кольца, поэтому случаи их ущемления крайне редки.
Благодаря подробной классификации грыж пищеводного отверстия диафрагмы врачи имеют возможность своевременно назначить пациенту диагностику и подобрать корректное лечение этого скрытого заболевания. Терапия, которая подбирается пациентам при рецидивах, может существенно отличаться.
Как классифицируются паховые грыжи
Этот вид заболевания, для которого характерно патологические выпячивание брюшины в область паха, чаще обнаруживается у мальчиков. У взрослых мужчин паховая грыжа встречается не так часто. Одним из осложнений, к которым приводит выпячивание, является поражение пахового канала и нарушения в мочеполовой сфере.
Все существующие классификации паховых грыж построены по единой системе. Медики выделяют косые, бедренные и прямые виды выпячивания. В зависимости от типа грыжи в паху она может локализоваться в верхнем квадрате паховой области. На начальной стадии задняя стенка не повреждается. При увеличении грыжевого кольца образование опускается ниже, иногда достигает мошонки.
В чем опасность
При наличии грыжи всегда возрастает риск развития перитонита и некроза. Данное заболевание негативным образом отражается на общем состоянии, работоспособности и активности пациента. Паховая грыжа для мужчин опасна ухудшением репродуктивного и сексуального здоровья. Чем раньше обнаруживается патология, тем больше шансов, что необходимость в хирургическом вмешательстве не возникнет, а после терапии от выпячивания не останется и следа.
Выпячивание после операции
Любая разновидность грыжи живота возникает как следствие нарушения целостности мышечной ткани брюшной стенки. Патология может развиться в результате аномального формирования внутренних органов плода в материнской утробе, травмы, повреждения мышечного корсета, надрыва мышц из-за чрезмерных физических нагрузок, особенно при резком поднятии тяжестей.

К отдельной категории относятся послеоперационные (вентральные) грыжи. Классификация патологии, как таковая, отсутствует. Различают выпячивания:
- по локализации (в области эпигастрия, мазогастрия, гипогастрия, а также смешанные);
- по размеру (субтотальные и тотальные).
Существует и другая классификация послеоперационных грыж. Они бывают правосторонними и левосторонними, подвздошными и подреберным, параректальными и боковыми.
Любая полостная операция подразумевает разрез мышечных тканей, после которого риск появления выпячивания возрастает. Чтобы свести к минимуму риск появления грыжи, в современной медицине предлагается масса малоинвазивных хирургических методов, исключающих необходимость протяженных разрезов.
Может ли быть грыжа после родов
Если ребенок появился на свет на естественным путем, а с помощью кесарева сечения, у его матери может развиться вентральная грыжа. Риск патологии возрастает и после незапланированного оперативного вмешательства в процессе родов, подразумевающего рассечение мышц живота.
С целью профилактики выпячивания на брюшной стенке всем женщинам после кесарева сечения следует соблюдать строгие ограничения. Помимо запрета поднимать тяжелые предметы, не менее важно носить послеоперационный бандаж.
Консервативное лечение
Если образование было обнаружено на ранней стадии, у больного появляются неплохие шансы на решение проблемы без операции. Пациентам с грыжами больших размеров практически всегда назначают хирургическое вмешательство. При ущемлении внутренних органов удаление образования осуществляется в срочном порядке.
Что касается консервативных методов лечения, то они в основном используются с целью предупреждения осложнений, увеличения размеров грыжи и купирования симптомов. Кроме того, некоторым пациентам может быть противопоказано вмешательство хирурга в силу различных обстоятельств (пожилого возраста, беременности, сердечно-сосудистых заболеваний и т. д.). В таких случаях единственно возможным вариантом лечения остается только консервативная терапия.
К безоперационным методикам лечения грыж относят:
- прием медикаментов;
- мероприятия, направленные на стабилизацию внутрибрюшного давления;
- коррекцию рациона;
- лечебно-физкультурные упражнения;
- ношение бандажа;
- массаж.
Виды операции
Ни один из консервативных методов лечения грыжи не позволяет избавиться от нее. Удаление выпячивания осуществляется хирургически. Исключением может стать только пупочная грыжа у ребенка до 5 лет. Такой вид патологии нередко исчезает самостоятельно. Остальные виды грыж сами по себе не пропадают.
Чтобы удалить грыжу брюшной стенки или паха, чаще всего проводят герниопластику. Выполнять такую операцию можно тремя способами:
- с натяжением – отверстие, появившееся на месте удаленного выпячивания, стягивают собственными тканями;
- без натяжения – для закрытия отверстия используют синтетические импланты;
- комбинированным методом – подразумевается применение и искусственной сетки, и тканей пациента.
Кроме того, хирурги удаляют грыжи открытым, лапароскопическим или эндоскопическим способами. Первый вариант считается традиционным. Открытую операцию проводят путем разреза брюшины и устранения грыжи. После манипуляции устанавливают имплант и ткани сшивают. Для выполнения эндоскопии и лапароскопии не требуются большие разрезы. Хирург делает всего несколько небольших проколов (размером до 5 мм), а для образования рабочего пространства в брюшную полость осуществляется подача углекислого газа. Операцию выполняют с помощью фонарика и видеокамеры, выводящей изображение на монитор.
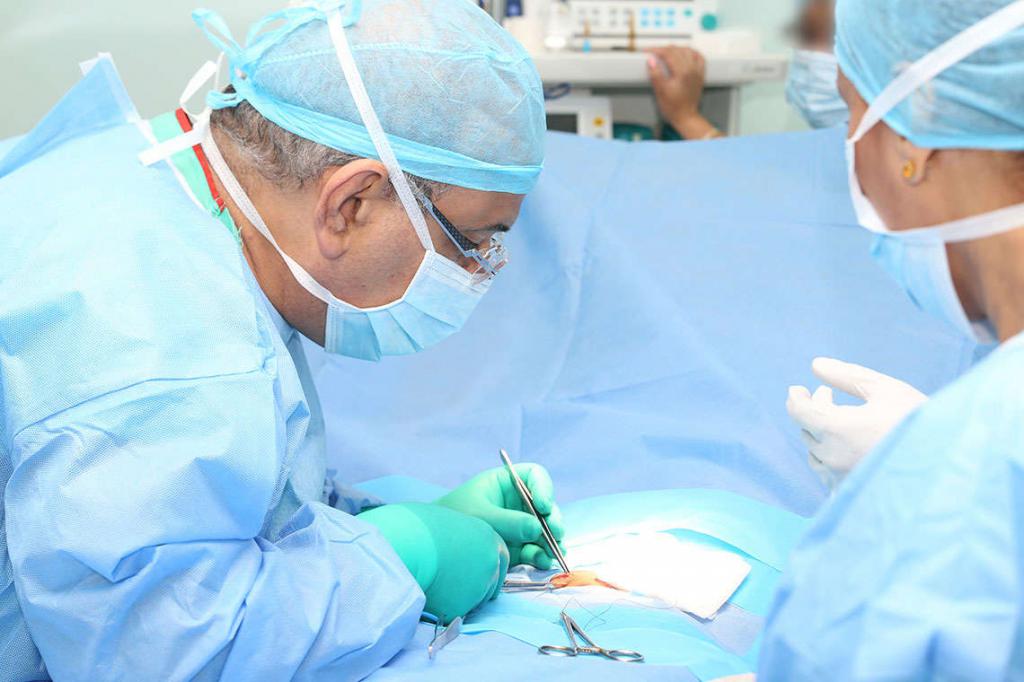
Реабилитационный период
Для полного восстановления после операции врач составляет для пациента индивидуальную программу реабилитации. На протяжении нескольких месяцев больной должен ограничивать себя в физической активности и соблюдать диету. В течение первых нескольких месяцев желательно полностью отказаться от занятий спортом.
В первые дни после операции пациенту разрешена только жидкая и нежирная пища: бульон, легкий суп, кисель. По мере восстановления в меню добавляют яйца, нежирные сорта мяса и рыбы, овощи, фрукты. Все блюда должны содержать минимум соли и специй. Под строгим запретом алкогольные напитки, кофе и газировка.
Если восстановление проходит нормально, швы удаляют спустя неделю после операции. Пациенту рекомендуется носить бандаж, который поможет вернуть тонус мышцам живота. Спустя еще 3-4 месяца можно постепенно вводить в реабилитационную программу минимальные физически нагрузки, массаж и дыхательную гимнастику.
Источник